Clostridioides difficile Enfeksiyonu
Genel Bakış
Clostridioides difficile , kalın bağırsağın en uzun kısmı olan kolonun enfeksiyonuna neden olan bir bakteridir. Semptomlar ishalden kolonda yaşamı tehdit eden hasara kadar değişebilir. Bakteri genellikle C. difficile veya C. diff olarak adlandırılır...)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
C. difficile’den kaynaklanan hastalıklar genellikle antibiyotik ilaçları kullandıktan sonra ortaya çıkar. Çoğunlukla hastanelerdeki veya uzun süreli bakım ortamlarındaki yaşlı yetişkinleri etkiler. Bakım ortamlarında veya hastanelerde bulunmayan kişiler de C. difficile enfeksiyonuna yakalanabilir. Ciddi enfeksiyonlara neden olabilen bazı bakteri türlerinin genç insanları etkileme olasılığı daha yüksektir…)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Bakteriye eskiden Clostridium (klos-TRID-e-um) difficile adı veriliyordu…)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Belirtiler
Semptomlar genellikle antibiyotiğe başlandıktan sonraki 5 ila 10 gün içinde başlar. Ancak semptomlar ilk günden itibaren veya üç ay sonrasına kadar ortaya çıkabilir.
Hafif ila orta şiddette enfeksiyon
Hafif ila orta şiddette C. difficile enfeksiyonunun en yaygın semptomları şunlardır:
Bir günden fazla süren, günde üç veya daha fazla kez sulu ishal.
Hafif karın krampı ve hassasiyet.
Şiddetli enfeksiyon
Şiddetli C. difficile enfeksiyonu olan kişiler, dehidrasyon adı verilen bir durum olan çok fazla vücut sıvısını kaybetme eğilimindedir. Dehidrasyon nedeniyle hastanede tedavi edilmeleri gerekebilir. C. difficile enfeksiyonu kolonun iltihaplanmasına neden olabilir. Bazen kanayan veya irin oluşturabilen ham doku parçaları oluşturabilir. ..)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Şiddetli enfeksiyonun belirtileri şunlardır:
Günde 10 ila 15 kez sulu ishal.
Şiddetli olabilen karın krampları ve ağrıları.
Hızlı kalp atış hızı.
Sıvı kaybına dehidrasyon adı verilir.
Ateş.
Mide bulantısı.
Artan beyaz kan hücresi sayısı.
Böbrek yetmezliği.
İştah kaybı.
Şişmiş göbek.
Kilo kaybı.
Dışkıda kan veya irin.
Şiddetli ve ani olan C. difficile enfeksiyonu kolonun iltihaplanmasına ve büyümesine neden olabilir, buna toksik megakolon adı verilir. Ve vücudun enfeksiyona tepkisinin kendi dokularına zarar verdiği sepsis adı verilen bir duruma neden olabilir. Toksik megakolon veya sepsis hastası kişiler hastanedeki yoğun bakım ünitesine alınır. Ancak C. difficile enfeksiyonunda toksik megakolon ve sepsis yaygın değildir...)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Ne zaman doktora görünmeli
Bazı kişilerin antibiyotik tedavisi sırasında veya hemen sonrasında gevşek dışkıları olur. Buna C. difficile enfeksiyonu neden olabilir. Aşağıdaki durumlarda sağlık bakımı randevusu alın:
Günde üç veya daha fazla sulu dışkı.
Semptomların iki günden fazla sürmesi.
Yeni bir ateş.
Şiddetli karın ağrısı veya kramp.
Dışkınızda kan var…)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
C. difficile bakterileri vücuda ağız yoluyla girer. İnce bağırsakta üremeye başlayabilirler. Bakteriler kalın bağırsağın kolon adı verilen kısmına ulaştıklarında dokulara zarar veren toksinleri serbest bırakabilirler. Bu toksinler hücreleri yok eder ve sulu ishale neden olur.
Kolonun dışında bakteriler aktif değildir. Aşağıdaki gibi yerlerde uzun süre yaşayabilirler:
İnsan veya hayvan dışkısı.
Bir odadaki yüzeyler.
Yıkanmamış eller.
Toprak.
Su.
Et dahil yiyecek.
Bakteriler bir kez daha kişinin sindirim sistemine girdiğinde yeniden aktif hale gelir ve enfeksiyona neden olur. C. difficile vücut dışında yaşayabildiğinden bakteriler kolayca yayılır. Elleri yıkamamak veya iyi temizlememek bakterilerin yayılmasını kolaylaştırır…)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Bazı insanlar bağırsaklarında C. difficile bakterisini taşırlar ancak bundan asla hastalanmazlar. Bu kişiler bakterilerin taşıyıcılarıdır. Hastalanmadan enfeksiyon yayabilirler…)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Risk faktörleri
Bilinen hiçbir risk faktörü olmayan kişiler C. difficile’den hastalanmıştır. Ancak bazı faktörler riski artırır.
Antibiyotik veya diğer ilaçları almak
Bağırsaklar çok çeşitli bakterileri barındırır. Birçoğu vücudun enfeksiyondan korunmasına yardımcı olur. Bir enfeksiyonu tedavi eden antibiyotikler, enfeksiyona neden olan bakterilerin yanı sıra vücuttaki bazı yararlı bakterileri de yok etme eğilimindedir.
Kontrol altında tutmaya yetecek kadar yararlı bakteri olmadığında C. difficile hızla kontrolden çıkabilir. Herhangi bir antibiyotik C. difficile enfeksiyonuna neden olabilir. Ancak en sık C. difficile enfeksiyonuna yol açan antibiyotikler şunlardır:
Klindamisin.
Sefalosporinler.
Penisilinler.
Florokinolonlar.
Mide asidini kesmek için kullanılan bir ilaç türü olan proton pompası inhibitörünün alınması da C. difficile enfeksiyonu riskini artırabilir…)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Ciddi bir hastalık veya tıbbi prosedür geçirmiş olmak
Aşağıdakiler de dahil olmak üzere bazı tıbbi durumlar veya prosedürler C. difficile enfeksiyonuna yakalanma riskini artırabilir:
Enflamatuar barsak hastalığı.
Tıbbi bir durumdan veya kemoterapi gibi bir tedaviden dolayı bağışıklık sisteminin zayıflaması.
Kronik böbrek hastalığı.
Sindirim sistemi ile ilgili prosedürler.
Mide bölgesinin diğer ameliyatları...)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Diğer risk faktörleri
İleri yaş bir risk faktörüdür. Bir çalışmada C. difficile ile enfekte olma riski, 65 yaş ve üzeri kişilerde gençlere kıyasla 10 kat daha fazlaydı.Bir C. difficile enfeksiyonuna sahip olmak, başka bir C. difficile enfeksiyonuna yakalanma olasılığını artırır. Her enfeksiyonda risk artar…)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Komplikasyonlar
C. difficile enfeksiyonunun komplikasyonları şunları içerir:
Sıvı kaybına dehidrasyon adı verilir. Şiddetli ishal, elektrolit adı verilen ciddi sıvı ve mineral kaybına neden olabilir. Bu, vücudun olması gerektiği gibi çalışmasını zorlaştırır. Kan basıncının tehlikeli olacak kadar düşmesine neden olabilir.
Böbrek yetmezliği. Bazı durumlarda dehidrasyon o kadar hızlı meydana gelebilir ki, böbrek yetmezliği denir.
Zehirli megakolon. Bu nadir durumda kolon gaz ve dışkıdan kurtulamaz. Bu, megakolon adı verilen büyümesine neden olur. Tedavi edilmezse kolon patlayabilir.
Bakteriler ayrıca kan dolaşımına da girebilir. Zehirli megakolon ölümcül olabilir. Acil ameliyata ihtiyacı var.
Kalın bağırsakta bağırsak delinmesi adı verilen bir delik. Bu nadir durum kolonun iç yüzeyinin hasar görmesinden kaynaklanır veya toksik megakolondan sonra ortaya çıkar. Kolondan karın boşluğu adı verilen vücudun ortasındaki boş alana yayılan bakteriler, peritonit adı verilen hayati tehlike yaratan bir enfeksiyona yol açabilir.
Ölüm. Ciddi C. difficile enfeksiyonu, derhal tedavi edilmezse hızla ölümcül hale gelebilir. Nadiren hafif ila orta dereceli enfeksiyonda ölüm meydana gelebilir…)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Chlamydia Enfeksiyonları (Chlamydia Trachomatis)
Chlamydia Enfeksiyonları (Chlamydia Trachomatis)
Belirtiler
Erken evre Chlamydia trachomatis enfeksiyonları sıklıkla az sayıda belirtiye neden olur. Semptomlar ortaya çıksa bile genellikle hafiftir. Bu onların gözden kaçmasını kolaylaştırır, bu nedenle düzenli tarama önemlidir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Chlamydia Trachomatis enfeksiyonunun belirtileri şunları içerebilir:
Ağrılı idrara çıkma
Vajinal akıntı
Penisten akıntı
Kadınlarda ağrılı cinsel ilişki
Adet dönemleri arasında ve seks sonrasında vajinal kanama
Testis ağrısı
Kişinin cinsel aktivitesine bağlı olarak Chlamydia trachomatis gözleri, boğazı veya rektumu enfekte edebilir. ..)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Konjonktivit adı verilen göz enfeksiyonları, göz kapağının iç kısmının kızarmasına ve tahriş olmasına neden olur. Boğazda bir enfeksiyonun hiçbir belirtisi olmayabilir veya kişide boğaz ağrısı olabilir. Rektumdaki bir enfeksiyonun hiçbir semptomu olmayabilir veya rektal ağrıya, akıntıya veya kanamaya neden olabilir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Kısırlık. Chlamydia enfeksiyonları (hiçbir belirti veya semptom yaratmasa bile) fallop tüplerinde yara izi ve tıkanmaya neden olabilir ve bu da kadınların kısır olmasına neden olabilir...)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Komplikasyonlar
Chlamydia trachomatis aşağıdakilerle ilişkilendirilebilir:
Pelvik inflamatuar hastalık (PID). PID, pelvik ağrı ve ateşe neden olan rahim ve fallop tüplerinin bir enfeksiyonudur. Şiddetli enfeksiyonlar intravenöz antibiyotik tedavisi için hastaneye kaldırılmayı gerektirebilir. PID, rahim ağzı da dahil olmak üzere fallop tüplerine, yumurtalıklara ve rahime zarar verebilir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Testislerin yakınında enfeksiyon (epididimit). Bir klamidya enfeksiyonu, her testisin yanında bulunan sarmal tüpün (epididimis) alevlenmesine neden olabilir. Enfeksiyon ateşe, skrotal ağrıya ve şişmeye neden olabilir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Prostat bezi enfeksiyonu. Nadiren klamidya organizması prostat bezine yayılabilir. Prostatit, seks sırasında veya sonrasında ağrıya, ateş ve titremeye, ağrılı idrara çıkma ve bel ağrısına neden olabilir.
Yenidoğanlarda enfeksiyonlar. Klamidya enfeksiyonu doğum sırasında vajinal kanaldan çocuğunuza geçerek zatürreye veya ciddi göz enfeksiyonuna neden olabilir.
Ektopik gebelik. Bu, döllenmiş bir yumurtanın uterusun dışına, genellikle fallop tüpüne yerleşmesi ve büyümesi durumunda meydana gelir. Tüp patlaması gibi yaşamı tehdit eden komplikasyonları önlemek için hamileliğin çıkarılması gerekir. Klamidya enfeksiyonu bu riski artırır…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Kısırlık. Chlamydia enfeksiyonları (hiçbir belirti veya semptom yaratmasa bile) fallop tüplerinde yara izi ve tıkanmaya neden olabilir ve bu da kadınların kısır olmasına neden olabilir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Reaktif artrit. Chlamydia trachomatis hastası olan kişilerde Reiter sendromu olarak da bilinen reaktif artrit gelişme riski daha yüksektir. Bu durum tipik olarak eklemleri, gözleri ve idrar yolunu (idrarınızı mesanenizden vücudunuzun dışına taşıyan tüp) etkiler.)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Cilt Kanseri
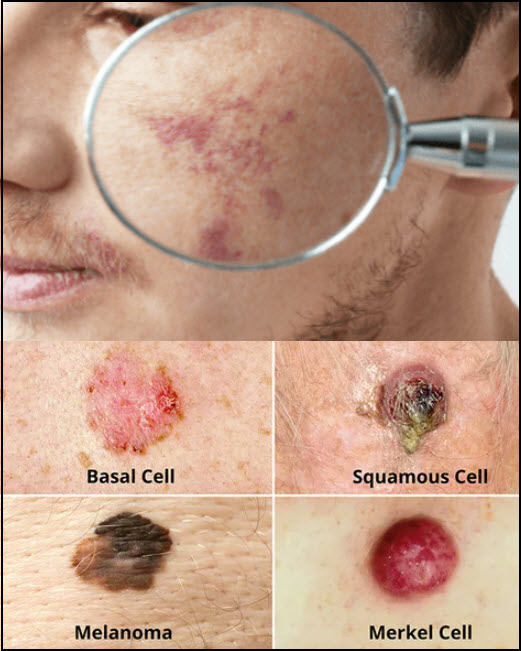
Cilt Kanseri
Kemirgen ülseri (Basal cell carcinoma) olarak da bilinen bazal hücreli karsinom (BCC), epidermisin tabanını kaplayan hücrelerde başlar ve her 100 cilt kanserinden yaklaşık 75’ini oluşturur.
skuamöz hücreli karsinom (SCC), epidermisin üstünü kaplayan hücrelerde başlar ve her 100 cilt kanserinden yaklaşık 20’sini oluşturur...) Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS
S. Yakın zamanda cildimde bazal hücreli bir karsinom alındı. Geri gelecek mi? Bir nüksetmeyi önleyebilir miyim?
A. Derinin bazal hücreli karsinomu (BCC) çıkarıldıktan sonra,insanların yaklaşık %40’ında vücudun başka bir yerinde tekrarlar. Rutin cilt muayeneleri, tekrarlayan kanserleri henüz küçükken bulabilir. Muayeneler, başınızın üst kısmı, kulaklarınızın arkası ve ayaklarınızın alt kısmı dahil olmak üzere tüm vücudu kapsamalıdır. BCC genellikle mumsu veya inci renkli bir yumru olarak görünür…) Kaynak © 2023, Harvard Üniversitesi College Başkanı ve Üyeleri tarafından
Melanom dışı cilt kanseri için ana tedavi cerrahidir. Kanserli tümörün ve çevredeki derinin bir kısmının çıkarılmasını içerir.Melanom dışı cilt kanseri için diğer tedaviler arasında dondurma (kriyoterapi), kanser önleyici kremler, radyoterapi ve fotodinamik terapi (PDT) adı verilen bir ışık tedavisi bulunur …) Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS
Skuamöz Hücreli Karsinom Nüksü
Skuamöz hücreli karsinomu olan kişilerin potansiyel bir nüks için dikkatli olmaları önerilir. Bunun nedeni, skuamöz hücreli cilt lezyonu teşhisi konulan ve tedavi edilen kişilerde aynı yerde veya yakın bir cilt bölgesinde ikinci bir lezyon geliştirme riskinin artmasıdır. Tekrarlayan lezyonların çoğu, başlangıçtaki kanseri ortadan kaldırmak veya yok etmek için tedavinin tamamlanmasından sonraki iki yıl içinde gelişir. Ancak nüksetme için herhangi bir zaman sınırlaması yoktur…)Kaynak ©Copyright 2023 Moffitt Kanser Merkezi
Bazal veya Skuamöz Hücreli Cilt Kanserinden Kurtulan Olarak Yaşamak
Bazal veya skuamöz hücreli cilt kanseri olan çoğu insan için tedavi kanseri ortadan kaldıracak veya yok edecektir. Tedaviyi tamamlamak hem stresli hem de heyecan verici olabilir. Tedaviyi bitirdiğiniz için rahatlamış olabilirsiniz, ancak kanserin büyümesi veya nüksetmesi konusunda endişelenmemek sizin için zor olabilir. (Kanser tedaviden sonra geri geldiğinde, buna tekrarlayan kanser veya nüksetme denir .) Bu, kanser geçirdiyseniz çok yaygındır...)Kaynak © 2023 American Cancer Society, Inc
Daha ilerlemiş cilt kanserleri olan az sayıda insan için kanser hiçbir zaman tamamen ortadan kalkmayabilir. Bu insanlar, kanseri olabildiğince uzun süre kontrol altında tutmaya yardımcı olmak için radyasyon tedavisi, kemoterapi veya diğer tedavilerle düzenli tedavi görebilirler. Gitmeyen kanserle yaşamayı öğrenmek zor ve çok stresli olabilir...)
Doktor ziyaretleri ve testler
Takip ziyaretleri için planınız, sahip olduğunuz cilt kanseri türüne ve diğer faktörlere bağlı olacaktır. Farklı doktorlar farklı programlar önerebilir.
Bazal hücre kanseri olan kişiler için genellikle her 6 ila 12 ayda bir ziyaretler önerilir.
Skuamöz hücreli kanserleri olan kişiler için , ziyaretler genellikle daha sık, genellikle ilk birkaç yıl boyunca her 3 ila 6 ayda bir, ardından ziyaretler arasında daha uzun sürelerle yapılır...)Kaynak © 2023 American Cancer Society, Inc
Cilt kanseri, dünyadaki en yaygın kanserlerden biridir. Melanom dışı cilt kanseri, derinin üst katmanlarında yavaş yavaş gelişen bir kanser grubunu ifade eder.Melanom dışı terimi, bu daha yaygın cilt kanseri türlerini , daha ciddi olabilen melanom olarak bilinen daha az yaygın cilt kanserinden ayırır .Birleşik Krallık’ta her yıl yaklaşık 147.000 yeni melanom dışı cilt kanseri vakası teşhis edilmektedir. Kadınlardan çok erkekleri etkiler ve yaşlılarda daha sık görülür…) Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS
Melanom dışı cilt kanseri türleri
Melanom dışı cilt kanserleri genellikle derinin en dış tabakasında (epidermis) gelişir ve sıklıkla geliştikleri cilt hücresi tipine göre adlandırılır.Melanom dışı cilt kanserinin en yaygın 2 türü şunlardır: Kemirgen ülseri (Basal cell carcinoma) olarak da bilinen bazal hücreli karsinom (BCC), epidermisin tabanını kaplayan hücrelerde başlar ve her 100 cilt kanserinden yaklaşık 75’ini oluşturur.
skuamöz hücreli karsinom (SCC), epidermisin üstünü kaplayan hücrelerde başlar ve her 100 cilt kanserinden yaklaşık 20’sini oluşturur...) Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS
Genel bakış
Cilt kanseri – cilt hücrelerinin anormal büyümesi – çoğunlukla güneşe maruz kalan ciltte gelişir. Ancak bu yaygın kanser türü, cildinizin normalde güneş ışığına maruz kalmayan bölgelerinde de ortaya çıkabilir.
Üç ana cilt kanseri türü vardır –
1.Bazal hücreli karsinom,(Basal cell carcinoma)
2.Skuamöz hücreli karsinom ve
3.Melanom...) Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Bazal hücreli karsinom (BCC), cilt kanserinin en yaygın şeklidir ve tüm kanserlerin en sık görülen şeklidir. Yalnızca ABD’de, her yıl tahmini 3,6 milyon vaka teşhis edilmektedir. BCC’ler, bazal hücrelerin anormal, kontrolsüz büyümesinden kaynaklanır…) Kaynak ©2023 The Skin Cancer Foundation
Bazal hücreli karsinom neden olur?
DNA’nızdaki bir değişiklik bazal hücreli karsinomaya neden olur. Bu değişiklik genellikle cildiniz güneş ışığından veya bronzlaşma yataklarından ultraviyole (UV) ışınlarına çok fazla maruz kaldıktan sonra olur…)Kaynak © 2023 Cleveland Klinik.
Bazal hücreli karsinom ne kadar yaygındır?
Bazal hücreli karsinom, genel olarak en yaygın kanser türüdür ve en yaygın cilt kanseri türüdür. Amerika Birleşik Devletleri’ndeki yeni vaka sayısı her yıl 4 milyon vakayı aşıyor...)Kaynak © 2023 Cleveland Klinik.
Bazal hücreli karsinomun belirtileri nelerdir?
Bazal hücreli karsinomun belirtileri şunları içerir:
Cildinizde topaklar, şişlikler, sivilceler, kabuklar veya pullu lezyonlar.
Topak biraz şeffaf (yarı saydam) ve normal cilt renginize yakın veya beyazdan pembeye, kahverengiden siyaha veya siyahtan maviye olabilir.
Topak, görünür küçük kan damarlarıyla çevresindeki deriden daha parlak görünebilir.
Topak zamanla yavaş büyüyebilir.
Topak kaşıntılı veya ağrılı olabilir.
Topak, berrak sıvı sızabilen veya temasla kanayan bir ülser oluşturabilir…)Kaynak © 2023 Cleveland Klinik.
Bazal hücreli karsinomun semptomlarını nerede bulacağım?
Bazal hücreli karsinomlar en yaygın olarak vücudunuzun güneşe maruz kalan bölgelerinde görülür. BCC’ye sahip olmanın en yaygın yerleri şunlardır:
Yüz.
Kafa derisi.
Burun.
göz kapakları
bacaklar.
Kulaklar.
Silâh…)Kaynak © 2023 Cleveland Klinik.
Bazal hücreli karsinom nasıl teşhis edilir?
Cilt lezyonunun görünümüne bağlı olarak, sağlık uzmanınız bazal hücreli karsinom teşhisinden hemen şüphelenebilir. Teşhisi doğrulamak için sağlayıcınız fiziksel bir muayene yapacak ve size belirtileriniz hakkında aşağıdakiler dahil sorular soracaktır:..)Kaynak © 2023 Cleveland Klinik.
Cildinizde yumru veya lezyon ne zaman ortaya çıktı?
Lezyonun boyutu değişti mi?
Lezyon bugün ilk fark ettiğiniz zamandan farklı görünüyor mu?
Lezyon ağrılı mı yoksa kaşıntılı mı?
Daha önce cilt kanseri oldunuz mu?
Hangi testler bazal hücreli karsinomu teşhis eder?
Fiziksel bir muayeneden sonra, sağlayıcınız bir teşhisi doğrulamak için aşağıdakileri içerebilecek testler sunabilir:..)Kaynak © 2023 Cleveland Klinik.
Cilt biyopsisi : Sağlayıcınız, mikroskop altında incelemek için etkilenen cilt bölgesinden (lezyon) bir parça alacaktır.
Görüntüleme testleri: Bazal hücreli karsinomun vücudunuza yayılması son derece nadirdir. Sağlık uzmanınız, kanserinizin vücudunuzun herhangi bir yerine yayıldığından şüphelenirse, lenf düğümlerinde veya iç organlarda kanseri saptamak için bir MRI veya CT taraması yapabilir.
Sağlayıcınız, fizik muayene yaptıktan ve testlerinizin sonuçlarını inceledikten sonra teşhisinizin aşamasını belirleyecektir. Aşamayı belirlemek için elemeler şunları içerir:
Lezyonun (tümör) büyüklüğünü belirleme ve dokularınıza daha derine inip büyümediğini belirleme.
Lenf düğümlerinde kanser belirtileri aramak.
Kanserin yayılıp yayılmadığını (metastaz yapmış) görmek için vücudunuzun diğer bölgelerini kontrol etmek.
Lezyonun boyutunu, şeklini ve yerini ölçmek ve büyüme hızını kaydetmek…)Kaynak © 2023 Cleveland Klinik.
Bazal hücreli karsinom nasıl tedavi edilir?
Sağlayıcınız, kanseri vücudunuzdan çıkararak bazal hücreli karsinomu tedavi edecektir. Kanseri ortadan kaldırmak için tedavi seçenekleriniz şunları içerebilir:
Elektrodessikasyon ve küretaj: Kanserli yumrunun bir küretle kazınması ve ardından özel bir elektrikli iğne ile yakılması…)Kaynak © 2023 Cleveland Klinik.
Cerrahi: Kanserli yumru veya lezyonun bir neşterle çıkarılması (eksizyon veya Mohs ameliyatı ).
Kriyoterapi veya kriyocerrahi: Kanserli yumruyu çıkarmak için dondurmak.
Kemoterapi : Vücudunuzdaki kanserli hücreleri öldürmek için güçlü ilaçlar kullanmak.
Fotodinamik terapi (PDT) : Cildinize mavi ışık ve ışığa duyarlı bir madde uygulamak.
Lazer tedavisi: Neşter kullanmak yerine kanseri ortadan kaldırmak için lazerlerin (yüksek enerjili ışınlar) kullanılması.
Sağlayıcınız, genel sağlığınızı, yaşınızı, kanserin yerini ve BCC’nin boyutunu dikkate alarak sizin ve tanınız için en iyi tedavi seçeneğini seçecektir…)Kaynak © 2023 Cleveland Klinik.
Bazal hücreli karsinomun diğer kanserlerden farkı nedir?
Bazal hücreli karsinom (BCC), sağlığınızı etkileyebilecek yaygın bir cilt kanseri türüdür. Diğer cilt kanseri türleri şunları içerir:Kaynak © 2023 Cleveland Klinik.
Skuamöz hücreli karsinom (SCC) : Bu, BCC’den sonra en sık görülen ikinci cilt kanseri türüdür. Cildinizde kanserli tümörler oluşturan skuamöz hücrelerin aşırı üretilmesinden kaynaklanır. Kutanöz SCC’nin oluşması için en yaygın yer, başınız ve boynunuzdaki güneşe maruz kalan cilt, gövde ve ekstremitelerdir.
Melanom : Melanom, cildinize pigment vermekten sorumlu melanositlerde (hücrelerde) başlayan bir cilt kanseri türüdür. Melanom, BCC veya SCC’den daha az yaygındır, ancak erken yakalanıp tedavi edilmezse vücudunuza hızla yayılabilir…)Kaynak © 2023 Cleveland Klinik.
Ön kanser nedir?
Aktinik keratoz (AK) bir cilt kanseri değildir. AK’ler, epiderminizde uzun süre güneşe maruz kalmanın neden olduğu hücre büyümeleridir. Bu durum kanserli değildir (iyi huyludur), ancak cilt kanserine (skuamöz hücreli karsinom) dönüşebilir. Aktinik keratoz en yaygın olarak kulaklarınızın ve dudaklarınızın yanı sıra kollarınız ve bacaklarınız da dahil olmak üzere başınızın ve boynunuzun güneşe maruz kalan derisinde görülür..)Kaynak © 2023 Cleveland Klinik.
Belirtiler
Cilt kanseri nerede gelişir?
Beyaz deride bazal hücreli karsinom
Beyaz deride bazal hücreli karsinom
Kulakta ve dudakta skuamöz hücreli karsinom
Derinin skuamöz hücreli karsinomu
Melanom..)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Cilt kanseri öncelikle kafa derisi, yüz, dudaklar, kulaklar, boyun, göğüs, kollar ve eller gibi güneşe maruz kalan cilt bölgelerinde ve kadınlarda bacaklarda gelişir. Ancak avuç içleriniz, tırnaklarınızın veya ayak tırnaklarınızın altı ve genital bölgeniz gibi gün ışığını nadiren gören alanlarda da oluşabilir..)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Cilt kanseri, daha koyu tenli olanlar da dahil olmak üzere tüm cilt tonlarındaki insanları etkiler. Melanom koyu cilt tonlarına sahip kişilerde ortaya çıktığında, avuç içleri ve ayak tabanları gibi normalde güneşe maruz kalmayan bölgelerde ortaya çıkma olasılığı daha yüksektir.
Bazal hücreli karsinom belirtileri ve semptomları
Bazal hücreli karsinom genellikle vücudunuzun boynunuz veya yüzünüz gibi güneşe maruz kalan bölgelerinde oluşur..)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Bazal hücreli karsinom şu şekilde görünebilir:
İnci veya mumsu bir yumru
Düz, ten rengi veya kahverengi skar benzeri bir lezyon
İyileşen ve geri dönen kanama veya kabuklanma yarası
Skuamöz hücreli karsinom belirtileri ve semptomları
Çoğu zaman, skuamöz hücreli karsinom, yüzünüz, kulaklarınız ve elleriniz gibi vücudunuzun güneşe maruz kalan bölgelerinde oluşur. Daha koyu tenli kişilerin güneşe sık sık maruz kalmayan bölgelerde skuamöz hücreli karsinom geliştirme olasılığı daha yüksektir..)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Skuamöz hücreli karsinom şu şekilde görünebilir:
Sert, kırmızı bir nodül
Pullu, kabuklu bir yüzeye sahip düz bir lezyon
Melanom belirtileri ve semptomları
Melanom, vücudunuzun herhangi bir yerinde, normal deride veya kansere dönüşen mevcut bir bende gelişebilir. Melanom en sık etkilenen erkeklerin yüzünde veya gövdesinde görülür. Kadınlarda bu kanser türü en sık alt bacaklarda gelişir. Hem erkeklerde hem de kadınlarda güneşe maruz kalmayan ciltte melanom oluşabilir..)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Melanom, herhangi bir cilt tonuna sahip insanları etkileyebilir. Daha koyu cilt tonlarına sahip kişilerde, melanom avuç içlerinde veya ayak tabanlarında veya tırnak veya ayak tırnaklarının altında oluşma eğilimindedir.
Melanom belirtileri şunları içerir:
Daha koyu benekli büyük kahverengimsi bir nokta
Renk, boyut veya his olarak değişen veya kanayan bir ben
Düzensiz kenarlı ve kırmızı, pembe, beyaz, mavi veya mavi-siyah görünen kısımları olan küçük bir lezyon
Kaşınan veya yanan ağrılı bir lezyon
Avuç içi, ayak tabanı, parmak uçları veya ayak parmaklarınızda veya ağzınızı, burnunuzu, vajinanızı veya anüsünüzü kaplayan mukoza zarlarında koyu renkli lezyonlar
Daha az yaygın cilt kanserlerinin belirtileri ve semptomları
Diğer, daha az yaygın cilt kanseri türleri şunları içerir:.)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Kaposi sarkomu. Bu nadir cilt kanseri türü, derinin kan damarlarında gelişir ve ciltte veya mukoza zarlarında kırmızı veya mor lekelere neden olur.
Kaposi sarkomu esas olarak AIDS’li insanlar gibi zayıflamış bağışıklık sistemi olan kişilerde ve organ nakli geçirmiş kişiler gibi doğal bağışıklıklarını baskılayan ilaçlar alan kişilerde görülür.
Kaposi sarkomu riski yüksek olan diğer kişiler, Afrika’da yaşayan genç erkekleri veya İtalyan veya Doğu Avrupa Yahudi mirasına sahip yaşlı erkekleri içerir.
Merkel hücreli karsinom. Merkel hücreli karsinom, cilt üzerinde veya hemen altında ve saç köklerinde meydana gelen sert, parlak nodüllere neden olur. Merkel hücreli karsinom en sık baş, boyun ve gövdede bulunur.
Yağ bezi karsinomu. Bu nadir ve agresif kanser derideki yağ bezlerinden kaynaklanır. Genellikle sert, ağrısız nodüller olarak görünen yağ bezi karsinomları her yerde gelişebilir, ancak çoğu, diğer göz kapağı problemleriyle karıştırıldıkları göz kapağında meydana gelir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Teşhis
Cilt kanserini teşhis etmek için doktorunuz şunları yapabilir:
Cildinizi inceleyin. Doktorunuz, cilt değişikliklerinizin cilt kanseri olma ihtimalinin olup olmadığını belirlemek için cildinize bakabilir. Bu teşhisi doğrulamak için daha fazla test gerekebilir.
Test için şüpheli deri örneğini çıkarın (cilt biyopsisi). Doktorunuz şüpheli görünen cildi laboratuvar testleri için çıkarabilir. Bir biyopsi, cilt kanseri olup olmadığınızı ve eğer öyleyse, ne tür bir cilt kanserine sahip olduğunuzu belirleyebilir. ..)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Tedavi
Cilt kanseri ve aktinik keratoz olarak bilinen kanser öncesi cilt lezyonları için tedavi seçenekleriniz, lezyonların boyutuna, tipine, derinliğine ve yerine göre değişiklik gösterecektir. Cildin yüzeyiyle sınırlı olan küçük cilt kanserleri, tüm büyümeyi ortadan kaldıran bir ilk cilt biyopsisinin ötesinde tedavi gerektirmeyebilir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Ek tedavi gerekiyorsa, seçenekler şunları içerebilir:
Donmak. Doktorunuz aktinik keratozları ve bazı küçük, erken dönem cilt kanserlerini sıvı nitrojenle (kriyocerrahi) dondurarak yok edebilir. Ölü doku çözüldüğünde dökülür.
Eksizyonel cerrahi. Bu tür bir tedavi, herhangi bir cilt kanseri türü için uygun olabilir. Doktorunuz kanserli dokuyu ve çevredeki sağlıklı deri kenarını keser (çıkarır). Bazı durumlarda geniş bir eksizyon – tümörün etrafındaki ekstra normal derinin çıkarılması – önerilebilir.
Mohs ameliyatı. Bu prosedür, hem bazal hem de skuamöz hücreli karsinomları içerebilen daha büyük, tekrarlayan veya tedavisi zor cilt kanserleri içindir. Burun gibi mümkün olduğu kadar derinin korunması gereken alanlarda sıklıkla kullanılır…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Mohs ameliyatı sırasında doktorunuz, anormal hücre kalmayıncaya kadar her katmanı mikroskop altında inceleyerek cilt büyümesini katman katman çıkarır. Bu prosedür, çevredeki sağlıklı deriden aşırı miktarda alınmadan kanserli hücrelerin çıkarılmasını sağlar.
Küretaj ve elektrodesikasyon veya kriyoterapi. Bir büyümenin çoğunu çıkardıktan sonra, doktorunuz dairesel bıçaklı (küret) bir cihaz kullanarak kanser hücrelerinin katmanlarını sıyırır. Bir elektrikli iğne, kalan kanser hücrelerini yok eder. Bu prosedürün bir varyasyonunda, tedavi edilen alanın tabanını ve kenarlarını dondurmak için sıvı nitrojen kullanılabilir.
Bu basit, hızlı prosedürler, bazal hücreli kanserleri veya ince skuamöz hücreli kanserleri tedavi etmek için kullanılabilir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Radyasyon tedavisi. Radyasyon tedavisi, kanser hücrelerini öldürmek için X-ışınları gibi yüksek güçlü enerji ışınları kullanır. Radyasyon tedavisi, ameliyat sırasında kanser tamamen çıkarılamadığında bir seçenek olabilir.
Kemoterapi. Kemoterapide, kanser hücrelerini öldürmek için ilaçlar kullanılır. Cildin en üst tabakasında sınırlı olan kanserler için, kanser önleyici maddeler içeren kremler veya losyonlar doğrudan cilde uygulanabilir. Sistemik kemoterapi, vücudun diğer bölgelerine yayılmış cilt kanserlerini tedavi etmek için kullanılabilir.
Fotodinamik terapi. Bu tedavi, lazer ışığı ve kanser hücrelerini ışığa duyarlı hale getiren ilaçların kombinasyonu ile cilt kanseri hücrelerini yok eder.
Biyolojik terapi. Biyolojik terapi, kanser hücrelerini öldürmek için vücudunuzun bağışıklık sistemini kullanır…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Özet: Cilt Kanserinin Ekonomik Etkisi 2016
AMAÇ: Melanom dışı cilt kanserlerinin (NMSC) insidansı ve maliyeti hızla artmaktadır. Beş milyon vaka 2011’de 8.1 milyar dolara mal oldu. Hasta başına ortalama tedavi maliyeti 2006’da 1000 dolardan 2011’de hasta başına 1600 dolara yükseldi. Medicare hastalarında cilt kanseri yönetiminin ekonomisi ve maliyetleri üzerine bir çalışma sunuyoruz…)Kaynak NCBI Ulusal Tıp Kütüphanesi ABD
Cilt kanserinin ekonomik yükü nedir?
Toplam tahmini yıllık maliyet cilt kanseri tedavisi için 8,0 dolardan (2012-2015’te) 8,9 milyar dolara (2016-18’de) ve cilt dışı kanser tedavisi için sırasıyla 70,2 dolardan 79,4 milyar dolara yükseldi . Sonuç: Cilt kanseri tedavisinin prevalansı ve ekonomik maliyeti son yıllarda ılımlı bir şekilde artmıştır. ) Kaynak NCBI Ulusal Tıp Kütüphanesi ABD
Cilt kanserine neden olan ilaçlar
Hangi ilaçlar cilt kanserine neden olabilir?
Çalışmalarda, yalnızca hidroklorotiyazid içeren tansiyon ilaçları cilt kanseri riskinin artmasıyla ilişkilendirilmiştir. Araştırmacılar bunun, hidroklorotiyazidin cildi güneşe karşı daha hassas hale getirmesi nedeniyle olduğunu düşünüyor.TANSİYON İLAÇLARI CİLT KANSERİ RİSKİNİZİ ARTIRABİLİR Mİ? Tansiyon ilaçları ile cilt kanseri riski arasındaki bağlantı Birkaç çalışma, bazı tansiyon ilaçlarının alınması ile cilt kanseri gelişme riskinin artması arasında bir bağlantı bulmuştur…)Kaynak 2022 Amerikan Dermatoloji Akademisi Derneği
Cilt kanserine neden olan ilaçlar
Cilt Malignitesi Riskinde Artan Bağlantılı Sistemik İlaçlar
2019 Ekim;
Son birkaç on yılda, karsinojenez ve enflamatuar bağışıklık sistemindeki moleküler yolları hedef alan birçok yeni ilaç geliştirildi ve bu da birçok malignite ve enflamatuar durumun tedavisinde önemli gelişmeler sağladı. Bununla birlikte, bu yeni ilaçların giderek daha yaygın bir şekilde kullanılması, hastalarda bazı durumlarda cilt malignitesi geliştirme eğiliminin arttığını ve bunların kullanımı ile cilt kanseri arasındaki olası ilişki sorularını ortaya çıkarmıştır. Spesifik olarak, BRAF ile bağlantılı olarak artan cilt kanseri riski bildirilmiştir.inhibitörler, sonik kirpi önleyici maddeler, Janus kinaz (JAK) inhibitörleri ve fosfodiesteraz 5 (PDE-5) inhibitörleri. Her bir ilaç sınıfı ve bunun cilt malignitesi ile ilişkisi hakkındaki literatürü ve ayrıca ilaç kullanımı, sürveyans ve tedavi ile ilgili önerileri gözden geçiriyoruz…)Kaynak Telif Hakkı © 2023 Frontline Medical Communications Inc. , Newark, NJ, ABD
Dermatologlar , sıklıkla birçok ilaç kullanan karmaşık tıbbi sorunları olan hastaları değerlendirmek için giderek daha fazla çağrılmaktadır. Son birkaç on yılda, karsinogenezde ve enflamatuar bağışıklık sisteminde moleküler yolları hedef alan birçok yeni ilaç geliştirilmiştir. BRAF ile bağlantılı olarak artmış cilt kanseri riski bildirilmiştir.inhibitörler, sonik kirpi önleyici maddeler, Janus kinaz (JAK) inhibitörleri ve fosfodiesteraz 5 (PDE-5) inhibitörleri. Bu ilişkilerin önemi ve gücü ile bu ilaçların kutanöz tümör oluşumunu teşvik ettiği moleküler yolaklarla ilgili literatürü ve verileri gözden geçiriyoruz. Cilt kanserinin ışığa duyarlılığı indükleyen ilaçlarla
nonsteroidal antiinflamatuar ilaçlar,
antibiyotikler (örneğin, tetrasiklinler, florokinolonlar, trimetoprim-sülfametoksazol), vorikonazol, tiazidler) veya bağışıklık sistemini baskılayan ilaçlarla (örneğin, anti-tümör nekrozu) ilişkisi faktör ajanları), kalsinörin inhibitörleri, tiopürinler, metotreksat, siklosporin—iyi bilinmektedir ve bu nedenle bu tartışmada incelenmemiştir...)Kaynak Telif Hakkı © 2023 Frontline Medical Communications Inc. , Newark, NJ, ABD
İlaç Kaynaklı Melanom: İrbesartan Kaynaklı Kutanöz Melanom! Dünya Edebiyatında İlk Tanım! 2019 Soyut
ARKA PLAN:
Melanom, gelişimi farklı ilaç grupları tarafından güçlendirilebilen malign bir hastalık gibi görünmektedir. Giderek daha fazla veri, yaygın olarak kullanılan antihipertansif ilaçların da melanom gelişme riski içerdiği iddiasını desteklemektedir. Kanıtların çoğu, anjiyotensin reseptör blokerlerinin kanserojen olabileceğidir. Bu grubun iki temsilcisi, bazı ilaç firmalarının ürettiği valsartan ve irbesartan, güçlü kanserojen olduğuna inanılan NDMA ve NDEA içeriğinde bulunması nedeniyle piyasadan çekilmektedir. Bu grubun bir başka temsilcisi olan losartan, in vitro verilere göre hücre adezyonunu ve insan melanom hücrelerinin istilasını güçlendirir…)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
ÇÖZÜM:
İlaca bağlı melanomun önemli bir sorun olduğu ortaya çıktı. Anjiyotensin reseptör blokerleri grubu, potansiyel karsinojenez olasılığı açısından daha kapsamlı ve ayrıntılı olarak araştırılmalıdır. İrbesartan tedavisinin olası bir sonucu olarak pigment lezyonunun melanomaya ilerlemesini gösteren ilginç bir vakayı açıklıyoruz, yani ilaca bağlı de novo melanomlardan farklı bir teoriyi paylaşıyoruz. Yaygın olarak kullanılan bir diğer ilaç olan Aspirin‘in de melanom gelişimini potansiyalize edebileceği göz ardı edilmemelidir. Ayrıca olgu, kalınlığı 1 mm’nin altında olan bir melanom hastasında tek basamaklı melanom cerrahisinin kullanılmasının göstergesidir…)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Giriiş
Farklı antihipertansif ilaç gruplarının muhtemelen melanom gelişimini güçlendirdiğini gösteren çalışmaların sayısı önemli ölçüde artmaktadır Literatüre göre, antihipertansif ilaçlar olarak yaygın olarak kullanılan anjiyotensin reseptör blokerleri (ARB’ler), kanser geliştirme riskini artırmaktadır..)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Ek bilgi Notu : anjiyotensin reseptör blokerleri :Kan damarlarının daralmasına yol açan bir maddenin (anjiyotensin 2) üretimini bloke eden ilaçlardır. Bu olay, kan damarlarının direncinde düşme oluşturarak kanın akışını kolaylaştırır. Günümüzde oldukça sık kullanılmaktadır (coversyl, kaptoril, rilace, delix, zestril, enapril, monopril, gopten, inhibace vb).
Anjiyotensin reseptör blokerleri (ARB’ler)
ARB’ler kalp yetmezliğini ve yüksek tansiyonu tedavi eder ve kalp krizinden sonra reçete edilebilir. Nasıl çalıştıklarını, ne için kullanıldıklarını ve olası yan etkilerini açıklıyoruz.
Anjiyotensin II reseptör antagonistleri olarak da bilinen anjiyotensin reseptör blokerleri (ARB’ler), yüksek tansiyon ve kalp yetmezliğini tedavi etmek için kullanılır . Ayrıca kronik böbrek hastalığı için kullanılırlar ve kalp krizinden sonra reçete edilirler ..)Kaynak British Heart Foundation,
Ek bilgi Notu : Antihipertansif ilaçlar
Antihipertansifler , hipertansiyonu (yüksek tansiyon) tedavi etmek için kullanılan bir ilaç sınıfıdır . Antihipertansif tedavi, felç , kalp yetmezliği, böbrek yetmezliği ve miyokard enfarktüsü gibi yüksek tansiyon komplikasyonlarını önlemeyi amaçlar..)
Cilt Atrofisi
Topikal steroid hasarı geri döndürülebilir mi?
Steroid kaynaklı cilt atrofisi genellikle kalıcıdır, ancak yeterince erken yakalanırsa ve topikal kortikosteroid zamanında kesilirse, hasarın derecesi durdurulabilir veya biraz düzelebilir. Bununla birlikte, eşlik eden telenjiektaziler marjinal olarak düzelebilirken, çatlaklar kalıcıdır ve geri döndürülemez ...)Kaynak Vikipedi, özgür ansiklopedisinin aktardığı kaynaklar
Steroid kaynaklı cilt atrofisi, steroidlere uzun süre maruz kalmanın bir sonucu olarak derinin incelmesidir. Topikal steroid kullanan sedef hastalarında, bir yıllık kullanımdan sonra insanların %5’inde görülür. ..)Kaynak Vikipedi, özgür ansiklopedisinin aktardığı kaynaklar
Cilt atrofisi hem reçeteli hem de reçetesiz satılan steroid kremlerle ortaya çıkabilir. Ağız yoluyla düşük dozda prednizon da cilt atrofisine neden olabilir…)Kaynak Vikipedi, özgür ansiklopedisinin aktardığı kaynaklar
Tedavi
Bariz öncelik, daha fazla topikal kortikosteroid kullanımının derhal kesilmesidir. Bozulmuş cilt bariyerinin korunması ve desteklenmesi de bir diğer önceliktir. Daha fazla purpura veya travma, cilt hassasiyeti ve potansiyel enfeksiyon potansiyelini en aza indirmek için sert cilt rejimlerini veya ürünlerini ortadan kaldırmak gerekli olacaktır. Steroide bağlı cilt atrofisi sıklıkla kalıcıdır, ancak yeterince erken yakalanır ve topikal kortikosteroid zamanında kesilirse, hasarın derecesi durdurulabilir veya hafifçe iyileşebilir. Bununla birlikte, eşlik eden telenjiektaziler marjinal olarak iyileşebilirken, çatlaklar kalıcıdır ve geri döndürülemez..)Kaynak Vikipedi, özgür ansiklopedisinin aktardığı kaynaklar
Avrupa Dermatoloji ve Venereoloji Akademisi Dergisi .. Hint Dermatoloji Dergisi
Kollajen Bozuklukları, Weedon’s Skin Pathology (Üçüncü Baskı), 2010: . Atopik Dermatitli Hastalarda Kortikosteroidlerden Steroid Çekilmesinin Renkli Atlası . Tokyo, Japonya: .
Fukaya, Mototsugu (Haziran 2000). Atopik Dermatit ve Steroid Geri Çekilme (1. baskı). Japonya: Ishiyaku Pub, Inc. s. 107. ISBN’si 978-4-263-20140-4. (steroid merhem uygulaması sırasında oluşan cilt atrofisi).Kaynak Vikipedi, özgür ansiklopedisinin aktardığı kaynaklar
Cinsel yolla bulaşan Enfeksiyonlar (CYBE)
Cinsel yolla bulaşan Enfeksiyonlar (CYBE)
Görünüm / Prognoz
Cinsel yolla bulaşan bir enfeksiyonum varsa ne bekleyebilirim?
Çoğu CYBE tedaviden sonra kaybolur. Bazıları ilaçlarla ömür boyu tedavi gerektirebilir. Tekrar enfeksiyon kaparsanız, aynı CYBE’yi ortadan kalktıktan sonra da geliştirebilirsiniz…)Kaynak © 2023 Cleveland Kliniği.
Genel Bakış
Cinsel yolla bulaşan enfeksiyon (cinsel yolla bulaşan hastalık) nedir?
Cinsel yolla bulaşan enfeksiyonlar (CYBE), ağzınızı, anüsünüzü, vajinanızı veya penisinizi içeren her türlü cinsel aktiviteden kapabileceğiniz enfeksiyonlar veya durumlardır. CYBE’lerin bir diğer yaygın adı cinsel yolla bulaşan hastalıklar veya cinsel yolla bulaşan hastalıklardır. Çeşitli CYBE türleri vardır. En sık görülen belirtiler genital bölgenizde yanma, kaşıntı veya akıntıdır. Bazı CYBE’ler asemptomatiktir, yani herhangi bir semptomunuz olmayabilir…)Kaynak © 2023 Cleveland Kliniği.
Cinsel yolla bulaşan enfeksiyonlar oldukça bulaşıcıdır.Cinsel açıdan aktifseniz, farkında bile olmadan bir CYBE geçirebilir (ve bulaştırabilirsiniz). Hastalık Kontrol ve Önleme Merkezleri (CDC), cinsel açıdan aktifseniz düzenli CYBE taramalarını veya testlerini önerir…)Kaynak © 2023 Cleveland Kliniği.
CYBE’ler tedavi edilmesi gereken ciddi hastalıklardır. İnsan bağışıklık yetersizliği virüsü (HIV) gibi bazılarının tedavisi yoktur ve tedavi edilmezse yaşamı tehdit edebilir.
Cinsel yolla bulaşan bir enfeksiyon ile cinsel yolla bulaşan bir hastalık arasındaki fark nedir?
Cinsel yolla bulaşan bir enfeksiyon, cinsel yolla bulaşan bir hastalıkla aynıdır . CYBE durumu tanımlayan en doğru terimdir…)Kaynak © 2023 Cleveland Kliniği.
Cinsel yolla bulaşan enfeksiyonların türleri nelerdir?
Cinsel yolla bulaşan enfeksiyonların en yaygın türleri şunlardır:
Klamidya .
Genital herpes .
Genital siğiller .
Bel soğukluğu (alkış).
Hepatit B.
HIV/AIDS .
İnsan papilloma virüsü (HPV).
Kasık biti (yengeçler).
Frengi .
Trichomoniasis (hile).
Vajinit ...)Kaynak © 2023 Cleveland Kliniği.
Cinsel yolla bulaşan enfeksiyonlar ne kadar yaygındır?
Cinsel yolla bulaşan enfeksiyonlar yaygındır. Amerika Birleşik Devletleri’nde her yıl 25 milyondan fazla cinsel yolla bulaşan enfeksiyon meydana geliyor. Dünya çapında her yıl tahminen 374 milyon cinsel yolla bulaşan enfeksiyon meydana geliyor. CDC’ye göre 2021 yılında ABD’de yaklaşık 2,5 milyon klamidya, bel soğukluğu ve frengi vakası vardı. Bu vakaların yaklaşık yarısı 15 ila 24 yaş arasındaki kişilerde görülüyor…)Kaynak © 2023 Cleveland Kliniği.
Cinsel yolla bulaşan enfeksiyonlara ne sebep olur?
Cinsel yolla bulaşan enfeksiyonlar, çeşitli bakteri, virüs veya parazitlerin vücudunuza bulaşmasıyla gelişir. Bu mikroorganizmaları seks sırasında (genellikle vajinal, oral ve anal seks veya diğer cinsel aktiviteler) vücut sıvılarından (kan, idrar, meni, tükürük ve diğer mukoza kaplı alanlar gibi) alabilirsiniz…)Kaynak © 2023 Cleveland Kliniği.
Kadınlara veya doğumda kadın olarak atanan kişilere (AFAB) yönelik CYBE komplikasyonları şunları içerir:Rahminize zarar verebilecek ve kısırlığa neden olabilecek pelvik inflamatuar hastalık (PID) .
Ektopik gebelik .
Kısırlık .
Kronik pelvik ağrı .
Erkeklerde veya doğumda erkek olarak atanan kişilerde (AMAB), tedavi edilmeyen CYBE’ler aşağıdakilere yol açabilir:
Üretra ve prostatta enfeksiyonlar.
Şişmiş, ağrılı testisler .
Kısırlık …)Kaynak © 2023 Cleveland Kliniği.
Görünüm / Prognoz
Cinsel yolla bulaşan bir enfeksiyonum varsa ne bekleyebilirim?
Çoğu CYBE tedaviden sonra kaybolur. Bazıları ilaçlarla ömür boyu tedavi gerektirebilir. Tekrar enfeksiyon kaparsanız, aynı CYBE’yi ortadan kalktıktan sonra da geliştirebilirsiniz…)Kaynak © 2023 Cleveland Kliniği.
CYBE tanısı alan kişiler utanabilir veya utanabilirler. Ancak CYBE herkesin başına gelebilir; milyonlarca insanda var. İstatistikler çoğu insanın en az bir kez CYBE kapacağını gösteriyor. CYBE teşhisinizle ilgili endişe veya stres yaşıyorsanız destek için bir arkadaşınıza, sevdiğiniz kişiye veya akıl sağlığı uzmanına ulaşmayı düşünün…)Kaynak © 2023 Cleveland Kliniği.
Belirtiler ve Nedenler
Cinsel yolla bulaşan enfeksiyonların belirtileri nelerdir?
Cinsel yolla bulaşan enfeksiyonların (cinsel yolla bulaşan hastalıklar) belirtileri türe göre değişir. Herhangi bir semptomunuz olmayabilir. Belirtileriniz varsa, bunlar genital bölgenizin çevresinde görünebilir ve şunları içerebilir:..)Kaynak © 2023 Cleveland Kliniği.
Penisinizde, vajinanızda, ağzınızda veya anüsünüzde veya yakınında şişlikler, yaralar veya siğiller.
Penisinizin veya vajinanızın yakınında şişme veya şiddetli kaşıntı.
Penisinizden boşalma.
Kötü kokulu, tahrişe neden olan veya normalden farklı renkte veya miktarda olan vajinal akıntı.
Adet döneminiz olmayan vajinal kanama .
Acı verici seks.
Ağrılı idrara çıkma veya sık idrara çıkma.
Ayrıca vücudunuzun her yerinde aşağıdaki belirtiler de görülebilir:
Deri döküntüsü .
Kilo kaybı .
İshal .
Gece terlemeleri .
Ağrılar, sızılar, ateş ve üşüme.
Sarılık (cildinizin ve göz beyazlarınızın sararması)…)Kaynak © 2023 Cleveland Kliniği.
Clostridium Difficile Koliti
herhangi bir antibakteriyel ilacın, özellikle de
Klindamisin,
Sefalosporinler ve
Florokinolonlar gibi geniş bir aktivite spektrumuna sahip olanların kullanımıyla bağlantılı olarak ortaya çıkabilir., geniş spektrumlu sefalosporinlerle ilişkili riske benzer veya ‘dan daha az riskle ilişkilidir . Florokinolin uygulaması, özellikle öldürücü bir Clostridium suşunun edinilmesi ve aşırı büyümesi ile ilişkili olabilir. ..)Kaynak Vikipedi, özgür ansiklopedisinin Aktardığı Bilimsel kaynaklar
Genel Bakış
Clostridioides difficile kalın bağırsağın en uzun kısmı olan kolonun enfeksiyonuna neden olan bir bakteridir. Semptomlar ishalden kolonda yaşamı tehdit eden hasara kadar değişebilir. Bakteri genellikle C. difficile veya C. diff olarak adlandırılır…)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
C. difficile’den kaynaklanan hastalıklar genellikle antibiyotik ilaçları kullandıktan sonra ortaya çıkar. Çoğunlukla hastanelerdeki veya uzun süreli bakım ortamlarındaki yaşlı yetişkinleri etkiler. Bakım ortamlarında veya hastanelerde bulunmayan kişiler de C. difficile enfeksiyonuna yakalanabilir. Ciddi enfeksiyonlara neden olabilen bazı bakteri türlerinin genç insanları etkileme olasılığı daha yüksektir...)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Şiddetli ve ani olan C. difficile enfeksiyonu kolonun iltihaplanmasına ve büyümesine neden olabilir, buna toksik megakolon adı verilir. Ve vücudun bir enfeksiyona tepkisinin kendi dokularına zarar verdiği sepsis adı verilen bir duruma neden olabilir. Toksik megakolon veya sepsis hastası olan kişiler hastanedeki yoğun bakım ünitesine yatırılır. Ancak C. difficile enfeksiyonunda toksik megakolon ve sepsis yaygın değildir…)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Ek bilgi NOTU :Toksik megakolon veya sepsis hastalığı ile alakalı daha detaylı bilgiye kitabın konu başlığındna ulaşabilirisiniz.
Risk faktörleri
Bilinen hiçbir risk faktörü olmayan kişiler C. difficile’den hastalanmıştır. Ancak bazı faktörler riski artırır…)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Antibiyotik veya diğer ilaçları almak
Bağırsaklar çok çeşitli bakterileri barındırır. Birçoğu vücudun enfeksiyondan korunmasına yardımcı olur. Bir enfeksiyonu tedavi eden antibiyotikler, enfeksiyona neden olan bakterilerin yanı sıra vücuttaki bazı yararlı bakterileri de yok etme eğilimindedir.Kontrol altında tutmaya yetecek kadar yararlı bakteri olmadığında C. difficile hızla kontrolden çıkabilir. Herhangi bir antibiyotik C. difficile enfeksiyonuna neden olabilir. ..)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Ancak en sık C. difficile enfeksiyonuna yol açan antibiyotikler şunlardır:
Klindamisin.
Sefalosporinler.
Penisilinler.
Florokinolonlar.
Mide asidini kesmek için kullanılan bir ilaç türü olan proton pompası inhibitörünün alınması da C. difficile enfeksiyonu riskini artırabilir...)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Komplikasyonlar
C. difficile enfeksiyonunun komplikasyonları şunları içerir:
Sıvı kaybına dehidrasyon adı verilir. Şiddetli ishal, elektrolit adı verilen ciddi sıvı ve mineral kaybına neden olabilir. Bu, vücudun olması gerektiği gibi çalışmasını zorlaştırır. Kan basıncının tehlikeli olacak kadar düşmesine neden olabilir.
Böbrek yetmezliği. Bazı durumlarda dehidrasyon o kadar hızlı meydana gelebilir ki, böbrek yetmezliği denir.
Zehirli megakolon. Bu nadir durumda kolon gaz ve dışkıdan kurtulamaz. Bu, megakolon adı verilen büyümesine neden olur. Tedavi edilmezse kolon patlayabilir…)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Bakteriler ayrıca kan dolaşımına da girebilir. Zehirli megakolon ölümcül olabilir. Acil ameliyata ihtiyacı var.
Kalın bağırsakta bağırsak delinmesi adı verilen bir delik. Bu nadir durum kolonun iç yüzeyinin hasar görmesinden kaynaklanır veya toksik megakolondan sonra ortaya çıkar. Kolondan karın boşluğu adı verilen vücudun ortasındaki boş alana yayılan bakteriler, peritonit adı verilen hayati tehlike yaratan bir enfeksiyona yol açabilir.
Ölüm. Ciddi C. difficile enfeksiyonu, derhal tedavi edilmezse hızla ölümcül hale gelebilir. Nadiren hafif ila orta dereceli enfeksiyonda ölüm meydana gelebilir…)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Önleme
C. difficile’ye karşı korunmak için ihtiyacınız olmadığı sürece antibiyotik almayın.Bazen viral hastalıklar gibi bakterilerin neden olmadığı durumları tedavi etmek için antibiyotik reçetesi alabilirsiniz. Antibiyotikler virüslerin neden olduğu enfeksiyonlara yardımcı olmaz…)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Antibiyotiğe ihtiyacınız varsa, daha kısa süreli kullandığınız veya dar spektrumlu bir antibiyotik için reçete alıp alamayacağınızı sorun. Dar spektrumlu antibiyotikler sınırlı sayıda bakteri türünü hedef alır. Sağlıklı bakterileri etkileme olasılıkları daha azdır…)Kaynak © 1998-2024 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Ek bilgi NOTU : Toksik megakolon kolon iltihabının nadir fakat potansiyel olarak ölümcül bir komplikasyonudur..)
En yaygın olarak inflamatuar barsak hastalığı, özellikle ülseratif kolit ile ilişkilidir, ancak kolonda inflamasyona yol açan herhangi bir durum potansiyel olarak toksik megakolona neden olabilir...)Kaynak Yazarlar
Ewelina Skomorochow 1 ; José Pico 2 . Bağlantılar
1 St. Lucie Tıp Merkezi 2 Saint Lucie Tıp Merkezi
Son Güncelleme: 4 Temmuz 2023 .Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Epidemiyoloji
Genel popülasyonda toksik megakolonun görülme sıklığı bilinmemektedir. Toksik megakolon her yaştan kadın ve erkekte ortaya çıkabilir. Bununla birlikte, en fazla risk altındaki kişiler, özellikle hastalığın erken evresinde olmak üzere inflamatuar barsak hastalığı olan kişilerdir. Hastalığın erken dönemindeki tutulum, Crohn hastalığında fibrotik kolon hasarından önce daha sık görülebilmektedir…)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Clostridium difficile enfeksiyonu asemptomatik olabilir veya toksik megakolon ile ciddi hastalığa yol açabilir. Son birkaç yılda C. difficile kolitine bağlı toksik megakolon vakalarının sayısı artmaktadır. Yaygınlık oranında 1990 öncesinde %0,4’ten %3’e, 1990’dan sonra ise %4,3’e bir artış olmuştur. Asemptomatik C. difficile enfeksiyonu hastaneye yatan hastaların yaklaşık %20’sinde görülür ve semptomatik C. difficile enfeksiyonu hastaneye yatan hastaların %1’inde görülür. ..)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Toksik megakolonu hızlandırabilecek faktörler arasında, bunlarla sınırlı olmamak üzere, aşağıdakiler yer alır :
Hipokalemi
İlaçlar (antimotilite ajanları, opiatlar, antikolinerjikler, antidepresanlar)
Baryum lavmanı
Kolonoskopi ve bağırsak hazırlıkları..)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Ek bilgi NOTU :Toksik megakolon veya sepsis hastalığı ile alakalı daha detaylı bilgiye kitabın konu başlığından ulaşabilirisiniz.
Crohn hastalığı Crohn’s Disease
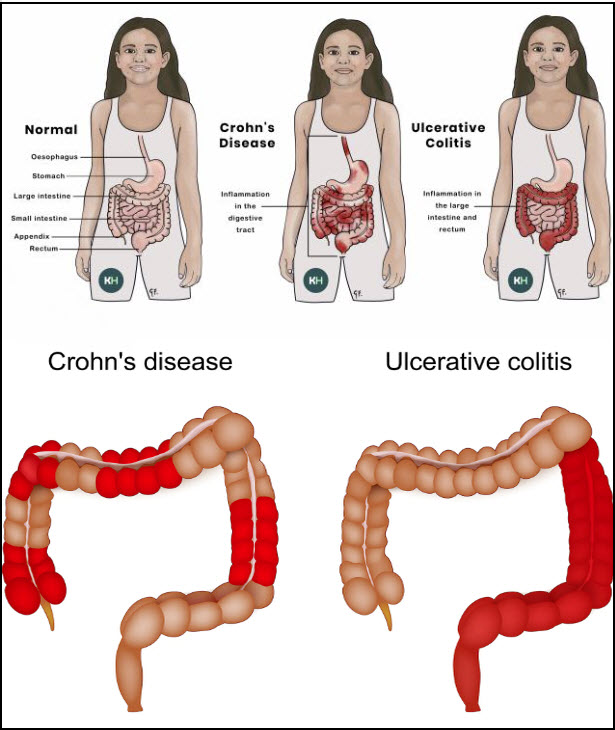
Crohn hastalığı Crohn’s Disease
Crohn hastalığının tedavisi yoktur..ve Crohn hastalığının kesin nedeni bilinmemektedir…) Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS )
Crohn hastalığı, sindirim sisteminin bazı kısımlarının iltihaplandığı yaşam boyu süren bir durumdur. İnflamatuar bağırsak hastalığı (IBD) adı verilen bir durum türüdür…) Crohn hastalığı için tedaviler..Crohn hastalığının tedavisi yoktur, ancak tedavi semptomlarınızı azaltmanıza veya kontrol etmenize yardımcı olabilir...)Crohn hastalığının nedenleri Crohn hastalığının kesin nedeni bilinmemektedir...)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS )
Şu anda Crohn hastalığı için bir tedavi yoktur ve herkes için geçerli olan tek bir tedavi yoktur. )Kaynak 2022 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER).
Crohn hastalığının kesin nedeni bilinmemektedir. Daha önce diyet ve stresten şüpheleniliyordu, ancak şimdi doktorlar bu faktörlerin Crohn hastalığını ağırlaştırabileceğini, ancak neden olmadığını biliyorlar.
Kalıtım ve hatalı çalışan bir bağışıklık sistemi gibi çeşitli faktörler, gelişiminde rol oynar.
Bağışıklık sistemi. Bir virüs veya bakterinin Crohn hastalığını tetiklemesi mümkündür; ancak bilim adamları henüz böyle bir tetikleyici tanımlamadılar. Bağışıklık sisteminiz istilacı mikroorganizmayla savaşmaya çalıştığında, anormal bir bağışıklık tepkisi, bağışıklık sisteminin sindirim sistemindeki hücrelere de saldırmasına neden olur.
Kalıtım. Crohn’s, hastalığı olan aile üyeleri olan kişilerde daha yaygındır, bu nedenle genler, insanları daha duyarlı hale getirmede rol oynayabilir. Bununla birlikte, Crohn hastalığı olan çoğu kişinin ailesinde hastalık öyküsü yoktur. Crohn hastalığı, bir tür inflamatuar bağırsak hastalığıdır (IBD). Karın ağrısına, şiddetli ishale, yorgunluğa, kilo kaybına ve yetersiz beslenmeye yol açabilen sindirim sisteminizin iltihaplanmasına neden olur…)Kaynak 2022 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER).
Crohn hastalığının nedenolduğu iltihaplanma, farklı insanlarda sindirim sisteminin farklı alanlarını içerebilir. Bu iltihaplanma genellikle bağırsağın daha derin katmanlarına yayılır. Crohn hastalığı hem ağrılı hem de güçten düşürücü olabilir ve bazen yaşamı tehdit eden komplikasyonlara yol açabilir…)Kaynak 2022 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER).
Hastalık aktif olduğunda, belirti ve semptomlar şunları içerebilir: İshal Ateş Tükenmişlik Karın ağrısı ve kramp Dışkınızda kan ağız yaraları Azaltılmış iştah ve kilo kaybı Bir tünelden deriye doğru (fistül) iltihaplanma nedeniyle anüsün yakınında veya çevresinde ağrı veya drenaj..) Kaynak 2022 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER).
Diğer belirti ve semptomlar
Şiddetli Crohn hastalığı olan kişiler ayrıca şunları yaşayabilir:
Deri, göz ve eklem iltihabı Karaciğer veya safra kanallarının iltihabı
Böbrek taşı Demir eksikliği (anemi) Çocuklarda gecikmiş büyüme veya cinsel gelişim..)Kaynak 2022 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER).
Teşhis
Doktorunuz muhtemelen Crohn hastalığını ancak belirtileriniz ve semptomlarınız için diğer olası nedenleri ekarte ettikten sonra teşhis edecektir. Crohn hastalığını teşhis etmek için tek bir test yoktur. Doktorunuz, aşağıdakiler dahil, Crohn hastalığı tanısını doğrulamaya yardımcı olmak için muhtemelen bir test kombinasyonu kullanacaktır:
Laboratuvar testleri
Kan testleri. Doktorunuz, dokularınıza yeterli oksijeni taşımak için yeterli kırmızı kan hücresinin bulunmadığı bir durum olan anemiyi kontrol etmek veya enfeksiyon belirtilerini kontrol etmek için kan testleri önerebilir. Dışkı çalışmaları. Doktorunuzun dışkınızda gizli (gizli) kan veya parazitler gibi organizmaları test edebilmesi için bir dışkı örneği sağlamanız gerekebilir…)Kaynak 2022 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER).
Kolonoskopi..Bilgisayarlı tomografi (CT)…)Kaynak 2022 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER).
Tedavi
Şu anda Crohn hastalığı için bir tedavi yoktur ve herkes için geçerli olan tek bir tedavi yoktur. Tıbbi tedavinin bir amacı, belirti ve semptomlarınızı tetikleyen iltihabı azaltmaktır. Diğer bir amaç, komplikasyonları sınırlayarak uzun vadeli prognozu iyileştirmektir..)
Anti-inflamatuar ilaçlar
Anti-inflamatuar ilaçlar genellikle inflamatuar barsak hastalığının tedavisinde ilk adımdır. Onlar içerir:
Kortikosteroidler. Prednizon ve budesonid (Entocort EC) gibi kortikosteroidler vücudunuzdaki iltihabı azaltmaya yardımcı olabilir, ancak Crohn hastalığı olan herkes için işe yaramazlar. Doktorlar genellikle bunları yalnızca diğer tedavilere yanıt vermezseniz kullanırlar.Kortikosteroidler, kısa süreli (üç ila dört ay) semptom iyileşmesi ve remisyon indüklenmesi için kullanılabilir. Kortikosteroidler ayrıca bir bağışıklık sistemi baskılayıcı ile birlikte kullanılabilir. Ağızdan 5-aminosalisilatlar. Bu ilaçlar, sülfa içeren sülfasalazin (Azulfidin) ve mesalamin (Asacol HD, Delzicol, diğerleri) içerir. Ağızdan 5-aminosalisilatlar geçmişte yaygın olarak kullanılmıştır, ancak şimdi genel olarak çok sınırlı bir yararı olduğu kabul edilmektedir…)Kaynak 2022 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER).
Bağışıklık sistemi baskılayıcılar…)
antibiyotikler..)
Diğer ilaçlar..)
Ameliyat
Diyet ve yaşam tarzı değişiklikleri, ilaç tedavisi veya diğer tedaviler belirtilerinizi ve semptomlarınızı gidermezse, doktorunuz ameliyat önerebilir. Crohn hastalığı olanların yaklaşık yarısı en az bir ameliyat gerektirecektir. Bununla birlikte, cerrahi Crohn hastalığını iyileştirmez…)Kaynak 2022 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER).
Crohn hastalığı için ameliyatın faydaları genellikle geçicidir. Hastalık sıklıkla yeniden bağlanan dokunun yakınında tekrarlar. En iyi yaklaşım, tekrarlama riskini en aza indirmek için ameliyatı ilaçla takip etmektir...)Kaynak 2022 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER).
Crohn hastalığı, sindirim sisteminin bazı kısımlarının iltihaplandığı yaşam boyu süren bir durumdur. İnflamatuar bağırsak hastalığı (IBD) adı verilen bir durum türüdür…) Crohn hastalığı için tedaviler..Crohn hastalığının tedavisi yoktur, ancak tedavi semptomlarınızı azaltmanıza veya kontrol etmenize yardımcı olabilir...)Crohn hastalığının nedenleri Crohn hastalığının kesin nedeni bilinmemektedir...)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS )
İnflamatuar bağırsak hastalığı (IBD), sindirim sisteminizin kronik iltihaplanmasını içeren bozuklukları tanımlamak için kullanılan bir şemsiye terimdir. IBD türleri şunları içerir:
Ülseratif kolit. Bu durum, kalın bağırsağınızın (kolon) ve rektumun yüzeysel astarı boyunca iltihaplanma ve yaraları (ülserler) içerir.
Crohn hastalığı. Bu tip IBD , genellikle sindirim sisteminin daha derin katmanlarını içerebilen sindirim sisteminizin astarının iltihaplanması ile karakterize edilir…)Kaynak 2022 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Şu anda Crohn hastalığı için bir tedavi yoktur, ancak tedavi semptomları kontrol edebilir veya azaltabilir ve geri gelmelerini durdurmaya yardımcı olabilir.İlaçlar ana tedavilerdir, ancak bazen ameliyat gerekebilir…)Ameliyat, semptomlarınızı hafifletebilir ve bir süreliğine geri gelmelerini durdurmaya yardımcı olabilir, ancak genellikle sonunda geri dönerler...)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS )
Tedaviler steroidler Crohn hastalığı olan çoğu kişinin zaman zamansteroid ( prednizolon gibi ) alması gerekir…)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS )
immünosupresanlar
Bazen bağışıklık sisteminizin aktivitesini azaltmak için bağışıklık sistemini baskılayan ilaçlar da almanız gerekebilir. Yaygın tipler arasında azatioprin , merkaptopurin ve metotreksat bulunur …)
biyolojik ilaçlar Diğer ilaçlar yardımcı olmazsa, biyolojik ilaçlar adı verilen daha güçlü ilaçlara ihtiyaç duyulabilir.Crohn hastalığı için biyolojik ilaçlar adalimumab , infliximab, vedolizumab ve ustekinumab’dır…)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS )
Prednizolon tabletlerin ve sıvının yan etkileri..)
Aldığınız prednizolon dozu ne kadar yüksekse ve ne kadar uzun süre alırsanız, yan etki olasılığı o kadar artar. Her gün nispeten düşük dozda prednizolon alırsanız yan etkilere yakalanma olasılığınız daha düşüktür.Birkaç haftadan uzun süredir prednizolon alıyorsanız, bırakma yan etkileri olasılığını azaltmak için aniden kesmeden önce doktorunuza danışın.
Mide rahatsızlığı veya ruh hali değişiklikleri gibi bazı yan etkiler hemen ortaya çıkabilir. Daha yuvarlak bir yüz almak gibi diğerleri haftalar veya aylar sonra ortaya çıkar…)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS )
Yaygın yan etkiler Prednizolonun bu yaygın yan etkileri 100 kişiden 1’inden fazlasında görülür. Onlarla başa çıkmak için yapabileceğiniz şeyler var: Kilo almak Hazımsızlık Uyku sorunları (uykusuzluk) huzursuz hissetmek çok terlemek Hafif ruh hali değişiklikleri..)Uzun vadeli yan etkiler Prednizolonun uzun süre alınması aşağıdaki gibi yan etkilere yol açabilir: daha ince kemikler ( osteoporoz ) kötü kontrol edilen diyabet görme sorunları yüksek tansiyon (hipertansiyon)..)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS )
İnflamatuar bağırsak hastalığı (IBD), sindirim sisteminin iltihaplanmasına neden olan bir grup bağırsak bozukluğunu temsil eder. Bu koşullardan en dikkat çekici olanı ülseratif kolit ve Crohn hastalığıdır. Amerika Birleşik Devletleri’nde yaklaşık 1 ila 1,3 milyon insanın IBD’si varve kabaca 780.000 Amerikalı’nın Crohn’s ile yaşadığına inanılıyor…..)Kaynak 2022 Healthline Media
IBD’ye sahip olmak , derin bir damarda (derin ven trombozu) veya bir akciğer arterini tıkayan bir pıhtıda (pulmoner emboli) kan pıhtısı geliştirme riskini üç katına çıkarır . Hastaneye yattığınızda bu risk daha da büyük olabilir…)Kaynak 2022 Healthline Media
Crohn’ları tedavi etmek için kullanılabilen kortikosteroidler, yüksek tansiyon geliştirme riskinizi artırabilir.
Crohn’ları tedavi etmek için bazen immünomodülatörler ve biyolojik tedaviler kullanılır. Bu bağışıklık sistemini baskılayan ilaçları kullanmak, bir tür kan kanseri olan lenfoma riskini artırabilir…)Kaynak 2022 Healthline Media
Crohn hastalığı genellikle kemikleri zayıflatmaz, ancak hastalarda iltihaplanma olsun veya olmasın ilgili sorunlar olabilir. IBD’li kişilerin yaklaşık yüzde 10 ila 20’si artralji yaşar . Eklemlerdeki bu ağrılar, iltihaplanma veya eklemde hasar oluşturmaz. IBD’li kişilerin yaklaşık yüzde 30’u artritten etkilenir…) Kaynak 2022 Healthline Media
IBD’li kişilerin yaklaşık yüzde 10’unda göz problemleri vardır. Bunlardan en yaygın olanı, göz duvarının orta tabakası olan üveanın (üveit) iltihaplanmasıdır…) Crohn’lu kişilerde ayak bilekleri, kaval kemiği veya kollarda ertema nodozum veya piyoderma gangrenozum gelişme riski biraz daha yüksektir…) Kaynak 2022 Healthline Media
Crohn hastalığı ömür boyu süren bir hastalıktır. İlaç tedavisi genellikle ilk tedavi seçeneği olsa da, Crohn hastalığı olan birçok kişi sonunda ameliyat gerektirir..)Kolorektal kanser
Crohn hastalığı ve ülseratif koliti olan hastalarda kolorektal kanser (CRC) için genel popülasyondan daha yüksek risk vardır..) Kaynak 2022 CROHN’S & KOLİT VAKFI
Benzerlikler ve farklılıklar
Ülseratif kolit ve Crohn hastalığı, inflamatuar bağırsak hastalıklarının iki ana şeklidir. Her ikisi de sindirim sisteminin kronik iltihabı ile karakterize edilen durumlardır. Birçok benzerliği paylaşsalar da, iki hastalık arasında temel farklılıklar vardır. Ülseratif kolit ve Crohn hastalığının semptomları çok benzerdir. Hem UC hem de Crohn hastalığının nedenleri bilinmemektedir ve her iki hastalık da çevresel, genetik ve vücudun bağışıklık sisteminin uygunsuz tepkisi gibi benzer türde katkıda bulunan faktörlere sahiptir.
Ülseratif kolit ve Crohn hastalığı arasındaki farklar
Ülseratif kolit ve Crohn hastalığı arasındaki farklar şunlardır:Ülseratif kolit kolonla sınırlıdır,Crohn hastalığı ise ağız ve anüs arasında herhangi bir yerde ortaya çıkabilir. Crohn hastalığında, iltihaplı bölgeler arasında karıştırılmış bağırsağın sağlıklı kısımları vardır. Ülseratif kolit ise kolonun sürekli iltihaplanmasıdır. Ülseratif kolit sadece kolonun en içteki astarını etkilerken, Crohn hastalığı bağırsak duvarlarının tüm katmanlarında ortaya çıkabilir. belirsiz kolit İnflamatuar barsak hastalıkları vakalarının yaklaşık %10’u hem Crohn hastalığının hem de ülseratif kolitin özelliklerini gösterir. Bunlar tipik olarak belirsiz kolit olarak bilinir...) Kaynak UCLA İnflamatuar Bağırsak Hastalıkları Merkezi
C-reaktif protein: inflamatuar barsak hastalığında bir prediktif faktör ve inflamasyon belirteci. Prospektif popülasyona dayalı bir çalışmanın sonuçları..) Kaynak NCBI Ulusal Tıp Kütüphanesi ABD
Soyut
Arka plan ve amaçlar: C-reaktif protein (CRP) seviyeleri, inflamatuvar barsak hastalığı (İBH) olan hastaların takibinde sıklıkla kullanılmaktadır. Bu çalışmanın amacı, ülseratif kolitli hastalarda CRP düzeylerinin hastalık yaygınlığı ve Crohn hastalığı olan hastalarda fenotip ile ilişkisini kurmak ve hastalık sonucu için CRP düzeylerinin prediktif değerini araştırmaktı…) Kaynak NCBI Ulusal Tıp Kütüphanesi ABD
Sonuçlar: Crohn hastalığı olan hastalar, ülseratif koliti olanlardan daha güçlü bir CRP yanıtına sahipti. Ülseratif kolitli hastalarda tanı anındaki CRP seviyeleri hastalığın yaygınlığı arttıkça arttı…) Kaynak NCBI Ulusal Tıp Kütüphanesi ABD
Sonuç: Ülseratif kolitli hastalarda tanı anındaki CRP düzeyleri hastalığın yaygınlığı ile ilişkiliydi. Fenotip, Crohn hastalığı olan hastalarda CRP seviyeleri üzerinde hiçbir etkiye sahip değildi. CRP, ülseratif kolit veya Crohn hastalığı olan hasta alt gruplarında cerrahinin bir göstergesidir…) Kaynak NCBI Ulusal Tıp Kütüphanesi ABD
Soyut
Crohn hastalığı ve ülseratif kolit, küresel hastalıklar olarak ortaya çıkmıştır. Kuzey Amerika’da 2 milyondan fazla, Avrupa’da 3,2 milyonu ve dünya çapında milyonlarca kişiyi etkiliyorlar…)Kaynak 2020 AGA Enstitüsü. Elsevier Inc tarafından yayınlanmıştır
2017’de dünya genelinde 6,8 milyon IBD vakası vardı...)Kaynak 2022 Elsevier Inc Bill ve Melinda Gates Vakfı.
Crohn hastalığı nedir?
Crohn hastalığı, sindirim sisteminizde iltihaplanma ve tahrişe neden olan kronik bir hastalıktır . En yaygın olarak, Crohn ince bağırsağınızı ve kalın bağırsağınızın başlangıcını etkiler . Bununla birlikte, hastalık, ağzınızdan anüsünüze kadar sindirim sisteminizin herhangi bir bölümünü etkileyebilir . Sindirim sisteminiz ve nasıl çalıştığı hakkında daha fazla bilgi edinin .
Crohn hastalığı bir inflamatuar bağırsak hastalığıdır (IBD) . Ülseratif kolit ve mikroskobik kolit , diğer yaygın IBD tipleridir. ..)Kaynak NIDDK ABD Sağlık ve İnsan Hizmetleri Departmanı Ulusal Sağlık Enstitüler
Crohn hastalığı ne kadar yaygındır?
Araştırmacılar, Amerika Birleşik Devletleri’nde yarım milyondan fazla insanın Crohn hastalığı olduğunu tahmin ediyor. Çalışmalar, zaman içinde Crohn hastalığının Amerika Birleşik Devletleri’nde ve dünyanın diğer bölgelerinde daha yaygın hale geldiğini göstermektedir. Uzmanlar bu artışın nedenini bilmiyorlar…)Kaynak NIDDK ABD Sağlık ve İnsan Hizmetleri Departmanı Ulusal Sağlık Enstitüler
Tanı Yaşına Göre Crohn Hastalığı ve Ülseratif Kolitin Yaşam Boyu Ekonomik Yükü..)
Crohn hastalığı (CD) ve ülseratif kolitin (UC) yükünü anlamak, tedavi değerini ölçmek için önemlidir. CD veya UC’li hastaların maruz kaldığı yaşam boyu sağlık bakım maliyetlerini tanı anındaki yaşa göre tahmin ettik…)Sonuçlar: CD için, teşhislerini 0-11 yılda alan hastalar arasında yaşam boyu artan maliyet 707.711 $ ve 70 yaş ve üzeri hastalar için 177.614 $, herhangi bir yaşta teşhis için ortalama 416.352 $ idi…)Kaynak 2020 AGA Enstitüsü. Elsevier Inc tarafından yayınlanmıştır.
2021 Birleşik Krallık’ta 500.000’den fazla insan, iki ana formu olan İnflamatuar Bağırsak Hastalığı’na (IBD) sahiptir. Crohn Hastalığı ve Ülseratif Kolittir. IBD, tedavisi olmayan, ömür boyu süren, genellikle güçten düşüren bir durumdur…)Kaynak Crohn’s & Colitis UK
Ek Bilgi Notu : Tümör nekroz faktör inhibitörleri (TNFi) ilaçlar
TNF inhibitörleri, iltihabı durdurmaya yardımcı olan ilaçlardır. Romatoid artrit (RA), jüvenil artrit, psoriatik artrit, plak sedef hastalığı, ankilozan spondilit, ülseratif kolit (UC) ve Crohn hastalığı gibi hastalıkları tedavi etmek için kullanılırlar…) Kaynak Manchester Üniversitesi Oxford Rd Manchester
TNF inhibitörleri nelerdir?
TNF inhibitörleri, belirli otoimmün durum türlerini tedavi etmek için kullanılır. Bunlar, vücudunuzun savunma sisteminin (bağışıklık sistemi) sağlıklı dokulara saldırdığı durumlardır. Aşağıdakiler gibi koşulları içerirler: romatoid artrit ve psoriatik artrit Crohn hastalığı , ülseratif kolit gibi bağırsak rahatsızlıkları kronik plak sedef hastalığı gibi cilt rahatsızlıkları . TNF inhibitörleri, vücudunuzdaki tümör nekroz faktörü alfa adı verilen doğal inflamatuar maddeleri bloke ederek çalışır. Bu, şişliği (iltihabı) azaltmaya yardımcı olur ve bağışıklık sisteminizi zayıflatır, böylece durumdan kaynaklanan hasarı yavaşlatır veya durdurur. ..) Kaynak Manchester Üniversitesi Oxford Rd Manchester
Tümör nekroz faktör inhibitörleri (TNF) ilaçlar Tümör nekroz faktörü alfa inhibitörleri
Tüberküloz riski – tedaviye başlamadan önce tüm hastaları tarayın ve yakından izleyin..)Makale tarihi: Nisan 2014 TNF-alfa inhibitörleri, proinflamatuar sitokin TNF-alfa’yı bloke eden bir biyolojik ilaç sınıfıdır. Birleşik Krallık’ta izin verilen TNF-alfa inhibitörleri adalimumab, certolizumab, etanercept, golimumab ve infliximab’dır. TNF-alfa inhibitörleri, romatoid artrit, ankilozan spondilit, Crohn hastalığı, ülseratif kolit, sedef hastalığı ve psoriatik artrit gibi inflamatuar ve otoimmün durumların tedavisi için yetkilendirilmiştir...)Artan tüberküloz riski TNF-alfa, inflamatuar süreçlerde önemli bir rol oynar ve otoimmün hastalıklarda ve enfeksiyona karşı immün yanıtlarda rol oynar. TNF-alfa inhibisyonu, tüberküloz dahil olmak üzere bulaşıcı hastalıklara duyarlılığı artırır ve latent tüberkülozun yeniden aktivasyon riskini artırır. TNF-alfa inhibitörleri ile tedavi edilen hastalarda tüberküloz riskinde artış, geniş gözlemsel çalışmalarda doğrulanmıştır. TNF-alfa inhibitörleri ile tedavi edilen hastalarda ölüm dahil tüberküloz raporları Sarı Kart Programı aracılığıyla alınmaya devam etmektedir. Birçok vakada, lokal veya yaygın hastalık olarak ortaya çıkan ekstrapulmoner tüberküloz bildirilmiştir. Yakın tarihli bir vakada, TNF-alfa inhibitörü alan bir hasta teşhis edilmemiş tüberkülozdan öldü…)Kaynak Gov.uk Birleşik Krallık kamu sektörü bilgi sitesidir
Sağlık profesyonelleri için tavsiyeler: TNF-alfa inhibitörleri, aktif tüberkülozu veya diğer ciddi enfeksiyonları olan hastalarda kontrendikedir…)Kaynak Gov.uk Birleşik Krallık kamu sektörü bilgi sitesidir
Özet
Romatoid artrit, ankilozan spondilit, psoriatik artrit veya standart hastalığı modifiye edici antiromatizmal ilaçlara yanıt vermeyen juvenil kronik artritli hastalar artık tümör nekroz faktör inhibitörleri ile tedavi edilebilir. Bu biyolojik ilaçların tümü, inflamatuar kaskadda merkezi bir sitokin olan tümör nekroz faktörünün hareketlerini antagonize eder. Yan etkileri şiddetli olabilir ve sepsis, akciğer tüberkülozunun reaktivasyonu, kan diskrazileri, demiyelinizan sendromlar, lenfoproliferatif hastalık ve kalp yetmezliğinin çökelmesini içerir. Hastaların dikkatle izlenmesi önemlidir…)Kaynak 2022 NPS MedicineWise
Sonuçlar Meta-analizimizden elde edilen bulgular, TNF-α antagonistleri ile tedavi edilen hastalarda TB riskinin önemli ölçüde artabileceğini göstermektedir. Bununla birlikte, TNF-α antagonist tedavisinin neden olduğu artan TB riskinin biyolojik mekanizmasını ortaya çıkarmak için daha fazla çalışmaya ihtiyaç vardır…)
En yaygın olarak TNF-α antagonistleri tarafından tedavi edilen hastalıklara
Romatoid Artrit,
Ülseratif Kolit,
Ankilozan Spondilit
Psoriatik Artrit) ek olarak, derleme
Astım,
Sarkoidoz ve
Graft-versus-host hastalığı olan hastaları içeren çalışmaları içeriyordu…)Kaynak 2022 BMJ Publishing Group Aktardığı Bilimsel yayınlar
Ek Bilgi Notu Tüberküloz (TB),
enfekte bir kişinin öksürük veya hapşırıklarından gelen küçük damlacıkların solunması yoluyla yayılan bakteriyel bir enfeksiyondur. Esas olarak akciğerleri etkiler, ancak karın (karın), bezler, kemikler ve sinir sistemi dahil olmak üzere vücudun herhangi bir bölümünü etkileyebilir…)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS )
TB’ye ne sebep olur?
TB bakteriyel bir enfeksiyondur. Akciğerleri etkileyen TB (akciğer tüberkülozu) en bulaşıcı tiptir, ancak genellikle yalnızca hastalığı olan birine uzun süre maruz kaldıktan sonra yayılır. ..)Akciğer tüberkülozu teşhisi konulursa, tedavinizin başlangıcından itibaren yaklaşık 2 ila 3 hafta boyunca bulaşıcı olursunuz.Bu süre zarfında genellikle tecrit edilmeniz gerekmez, ancak enfeksiyonun ailenize ve arkadaşlarınıza yayılmasını durdurmak için bazı temel önlemler almanız önemlidir…)Tüberküloz tedavisi Tedavi ile TB neredeyse her zaman tedavi edilebilir. Genellikle 6 ay boyunca bir antibiyotik kürü alınması gerekecektir…).)
Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS )
Uzun Süreli Antibiotik Kullanımları ve etkileri
Çoklu İlaca Dirençli Tüberküloz Tedavisinin Bağırsak Mikrobiyotası Üzerine Uzun Vadeli Etkileri ve Sağlık Sonuçları..) 2020 Gut microbiota dysbiosis insan vücudu üzerinde olumsuz sağlık etkilerine sahiptir. Çoklu ilaca dirençli tüberküloz (MDR-TB) tedavisi, tipik olarak 20 aydan uzun süredir çeşitli antibiyotikler kullanır ve bu da bağırsak mikrobiyota disbiyozunu indükleyebilir. Bu çalışmanın amacı, MDR-TB tedavisinin insan bağırsak mikrobiyotası üzerindeki uzun vadeli etkilerini ve bununla ilgili sağlık sonuçlarını araştırmaktır. Çin’in Linyi kentindeki bir hastanede toplam 76 katılımcı işe alındı..)MDR-TB tedavisi sırasında değişmiş bir bağırsak mikrobiyota topluluğu ve zenginlik kaybı gözlemlendi. Çarpıcı bir şekilde, iyileşmeden ve tedavininkesilmesinden 3-8 yıl sonra, bağırsak mikrobiyotası hala değiştirilmiş bir taksonomik bileşim sergiledi ve tedaviden önce bağırsak mikrobiyotasına kıyasla zenginlikte %16 azalma Elli sekiz bakteri cinsinin bolluğu, tedavi edilmeyen kontrol grubuna karşı MDR-TB geri kazanılan grupta önemli ölçüde değişti. Kalıcı ve yaygın bağırsak mikrobiyota değişiklikleri olmasına rağmen, iyileşen grupta karın ağrısı, ishal, bulantı, gaz ve kabızlık gibi gastrointestinal semptomlar gözlenmedi. Bununla birlikte, kronik rahatsızlıklar, düşük yoğunluklu lipoprotein kolesterol (LDLC) ve toplam kolesterol yüksek seviyeleri ile gösterilebilir …)Kaynak 2022 Frontiers Media Aktardığı Bilimsel Yayınlar
Tartışma Çoklu ilaca dirençli tüberküloz tedavisi, çeşitli antibiyotikler kullanır ve genellikle en az 20 ay sürer. Bu kadar yüksek antibiyotiğe maruz kalma, bağırsak mikrobiyotası ve insan sağlığı üzerinde şu anda bilinmeyen büyük bir etkiye sahip olabilir. ÇİD-TB tedavisinin topluluk yapısı ve insan bağırsak mikrobiyotasının zenginliği üzerindeki yaygın ve kalıcı etkisini rapor ediyoruz. Bu değişiklikler, iyileşmeden ve ÇİD-TB tedavisinin kesilmesinden 3-8 yıl sonra tersine çevrilmedi. Ek olarak, değişmiş bağırsak mikrobiyotası, artan LDLC ve TC (lipoprotein kolesterol (LDLC) ve toplam kolesterol)seviyesi dahil olmak üzere metabolik değişikliklerle ilişkilendirildi...)Kaynak 2022 Frontiers Media Aktardığı Bilimsel Yayınlar
12 Mayıs 2022 – Doktora araştırmasının son birkaç yılında Harim Won, tüberkülozu (TB) tedavi etmek için uzun süredir devam eden tedaviler ve antibiyotik direnci sorunlarına yönelik yeni bir antibiyotik türü geliştirmek için zemin hazırlıyor . ..)TB tedavisi tipik vakalar için altı aydan çok ilaca dirençli vakalar için iki yıla kadar değiştiğinden, sağlık çalışanları antibiyotiklerin tutarlı bir şekilde alındığından emin olmak için her gün hastaların evlerine seyahat etmektedir..) Sonuç olarak, tüberküloza bağlı ölümlerin yıllarca istikrarlı bir şekilde azalmasından sonra, eğilim tersine döndü…)Kaynak 2022 Harvard College Başkanı ve Üyeleri
Antibiyotik direnci
Antibiyotik direnci tehdidi büyük görünüyor..)
COVID -19 halktan ve medyadan önemli ölçüde ilgi görmüş olsa da, Dünya Sağlık Örgütü antibiyotiğe dirençli enfeksiyonların yılda 10 milyon kadar insanı öldürebileceğini tahmin etmesine rağmen , antibiyotik direnci küresel sağlığa yönelik yavaş hareket eden bir tehdittir ve genellikle göz ardı edilir…)Harvard TH Chan Halk Sağlığı Okulu’nda İmmünoloji ve Enfeksiyon Hastalıkları Profesörü ve İmmünoloji ve Bulaşıcı Hastalıklar Bölüm Başkanı John LaPorte’dan Sarah Fortune , ilaca dirençli bakterilerin tehdidini ve yeni ilaçlar yaratmanın bilimsel ve ekonomik zorluklarını tartıştı. 1 Ekim 2020 Business Insider makalesi…)”Bu bakteriyel enfeksiyonun tedavi edilemez olmasa bile tedavi edilmesinin çok zor olması ve tedavi edilemeyen bakteriyel enfeksiyonların kötü olması giderek daha olasıdır. Fortune, tedavi edilemeyen bakteriyel enfeksiyonlar çok fazla zarar veriyor” dedi. “İnsanları öldürürler.”..) Kaynak 2022 Harvard üniversitesi Harvard College Başkanı ve Üyeleri
Antibiyotik Direnci: Küresel Bir Tehdit
İlk Olarak Bir CDC Özelliği Olarak Yayınlanma Tarihi: Eylül 2018
Antibiyotik direnci , mikroplar (yani bakteri, mantar) onları öldürmek için tasarlanmış ilaçları yenme yeteneğini geliştirdiğinde, halk sağlığı için en büyük tehdittir ve dünya çapında bir önceliktir. Yalnızca ABD’de yılda 2 milyondan fazla enfeksiyona ve 23.000 ölüme neden olur. Dünya çapında, antibiyotik direnci sağlık, gıda üretimi ve nihayetinde yaşam beklentisindeki ilerlememizi tehdit ediyor. Antibiyotik direnci dünyanın tüm bölgelerinde bulunmuştur. İnsanların, hayvanların ve malların modern seyahati, antibiyotik direncinin sınırlar ve kıtalar arasında kolayca yayılabileceği anlamına gelir. İşbirliğine dayalı, koordineli çabalar, antibiyotik direncinin gelişmesini ve yayılmasını yavaşlatmaya ve insanları korumaya yardımcı olacaktır…)Kaynak Hastalık Kontrol ve Önleme Merkezleri , Ulusal Gelişmekte Olan ve Zoonotik Bulaşıcı Hastalıklar Merkezi (NCEZID) , Sağlık Hizmetlerinde Kaliteyi Geliştirme Bölümü (ABD Sağlık ve İnsan Hizmetleri Departmanı
Remicade, FDA’dan Kara Kutu Uyarısı Aldı
Bağışıklık sistemini içeren çeşitli enflamatuar bozukluklar için biyolojik bir tedavi olan Remicade’ın yapımcıları, ilaçla ilgili bilgileri, istilacı bir mantar enfeksiyonu ve nadir bir T-hücreli Lenfoma türü için Kutulu Uyarı içerecek şekilde güncelledi. Remicade kullanımından kaynaklanan enfeksiyon ve hastalıkların bazıları ölümcül olmuştur…)Kaynak Beasley Allen Hukuk Bürosu ABD
Dünya çapında bir milyondan fazla insan, plak sedef hastalığı, romatoid artrit, psoriatik artrit, yetişkinlerde Crohn hastalığı, pediatrik Crohn hastalığı, ülseratif kolit ve ankilozan spondilit gibi enflamatuar bozuklukların tedavisi için Remicade kullanıyor...)Kaynak Beasley Allen Hukuk Bürosu ABD
“Kara Kutu Uyarısı”, tüberküloz (TB) ve histoplazmoz dahil olmak üzere vücuda yayılan virüsler, mantarlar veya bakterilerin neden olduğu ciddi enfeksiyonlara ilişkin raporların ardından Gıda ve İlaç İdaresi (FDA) tarafından yayınlandı. Pazarlama sonrası çalışmalar, REMICADE dahil TNF blokerleri ile tedavi edilen hastalarda nadir bir T hücreli lenfoma tipi olan hepatosplenik T hücreli lenfoma vakalarını göstermiştir. Bu vakalar çok agresif bir hastalık seyrine sahiptir ve ölümcül olmuştur…)Kaynak Beasley Allen Hukuk Bürosu ABD
Bildirilen tüm Remicade vakaları, Crohn hastalığı veya ülseratif koliti olan hastalarda meydana gelmiştir ve çoğunluğu ergen ve genç erişkin erkeklerdedir. Bu hastaların tümü, her ikisi de immünsupresan ilaçlar olan azatiyoprin veya 6-merkaptopürin ile teşhis sırasında veya öncesinde Remicade ile tedavi görmüştür…)Kaynak Beasley Allen Hukuk Bürosu ABD
İnflamatuar barsak hastalığı riskinin artmasıyla ilişkili antibiyotikler
Tarih:17 Ağustos 2020 Kaynak: Karolinska Enstitüsü
Özet: Yeni bir araştırmaya göre, antibiyotik kullanımı, özellikle daha geniş mikrobiyal kapsama alanına sahip antibiyotikler, yeni başlayan inflamatuar bağırsak hastalığı (IBD) ve alt tipleri ülseratif kolit ve Crohn hastalığı riskinde artış ile ilişkili olabilir…)
Kaynak Telif Hakkı 1995-2022 ScienceDaily
Antibiyotik kullanımı, özellikle daha geniş mikrobiyal kapsam spektrumuna sahip antibiyotikler, yeni başlayan inflamatuar bağırsak hastalığı (IBD) ve bunun alt tipleri olan ülseratif kolit ve Crohn hastalığı riskinin artmasıyla ilişkili olabilir. Bu, İsveç’teki Karolinska Institutet ve ABD’deki Harvard Tıp Okulu’ndaki araştırmacılar tarafından The Lancet Gastroenterology & Hepatology dergisinde yayınlanan bir araştırmaya göre . Dernek, hastalar kardeşleriyle karşılaştırıldığında kaldı…)Kaynak Telif Hakkı 1995-2022 ScienceDaily
IBD, özellikle Avrupa’da, ABD’de ve hızlı ekonomik gelişme, artan sanitasyon ve daha sık antibiyotik kullanımı geçiren dünyanın diğer bölgelerinde daha yaygın hale geliyor.
Bağırsak mikrobiyomunun insan sağlığını korumadaki rolüne yönelik artan takdirle birlikte, antibiyotiklerin bu kırılgan mikrobiyal toplulukları bozabileceği ve kalıcı olarak değiştirebileceği endişesi arttı. Bu potansiyel olarak gastrointestinal hastalık riskini etkileyebilir…)Kaynak Telif Hakkı 1995-2022 ScienceDaily
Antibiyotik tedavisi ile IBD riskini ilişkilendiren şimdiye kadarki en büyük çalışma olan İsveç ve ABD’deki araştırmacılar, antibiyotiklerin daha sık kullanımının IBD ve alt tipleri, ülseratif kolit ve Crohn hastalığı gelişimi ile ilişkili olduğunu daha kesin bir şekilde gösterebildiler. .
Boston’daki Massachusetts Genel Hastanesi ve Harvard Tıp Fakültesi’nden baş yazar Dr. Long Nguyen, “Bence bu, çoğumuzun bağırsak mikrobiyal topluluklarını olumsuz yönde etkileyen antibiyotiklerin IBD için bir risk faktörü olduğundan şüphelendiği şeyi doğruluyor” dedi. ABD “Ancak, bu zorlayıcı mantığa ve görünüşte sezgisel varsayıma rağmen, şimdiye kadar bu hipotezi destekleyecek nüfus ölçeğinde hiçbir araştırma yapılmadı.”..)Kaynak Telif Hakkı 1995-2022 ScienceDaily
İki kat artan risk
İsveç’te HistoPathology Reports ile Güçlendirilmiş Epidemiyoloji (ESPRESSO) çalışması aracılığıyla, araştırmacılar yaklaşık 24.000 yeni IBD vakası belirledi (16.000’inde ülseratif kolit ve 8.000 Crohn hastalığı vardı) ve bunları 28.000 kardeş ve genel popülasyondan 117.000 kontrolle karşılaştırdı. Önceden antibiyotik kullanımı (hiç vs. hiç), birkaç risk faktörü için düzeltme yapıldıktan sonra yaklaşık iki kat artmış IBD riski ile ilişkilendirildi. Hem ülseratif kolit hem de Crohn hastalığı için artan risk kaydedildi ve en yüksek tahminler geniş spektrumlu antibiyotiklere karşılık geldi..)Kaynak Telif Hakkı 1995-2022 ScienceDaily
Ek bilgi NOTU :
Diyafram hastalığı (DD)
İnce bağırsak kanaması
İnce bağırsak kanamasının nedenleri arasında
Anjiyodisplazi, sindirim sistemindeki kan damarlarının anormal veya genişlemiş olduğu bir durumdur. Bu anormal veya genişlemiş kan damarları zayıflayabilir ve kanayabilir.
İnce bağırsakta erozyonlara ve ülserlere yol açabilen ve kanamaya neden olabilen iltihaplanma . İnce bağırsak iltihabının nedenleri arasında Crohn hastalığı , NSAID’ler ve enfeksiyonlar bulunur…)Kaynak Ulusal Sağlık Enstitüleri’nin bir parçası olan Ulusal Diyabet, Sindirim ve Böbrek Hastalıkları Enstitüsü’nün (NIDDK)
İnce bağırsakta oluşabilen polipler , iyi huylu tümörler veya kanser. Bu anormal büyümeler, sindirim sisteminin iç yüzeyini zayıflatabilir ve kanamaya neden olabilir…)Kaynak Ulusal Sağlık Enstitüleri’nin bir parçası olan Ulusal Diyabet, Sindirim ve Böbrek Hastalıkları Enstitüsü’nün (NIDDK)
Diyafram hastalığı (DD)
Cerrahi Vaka Raporları Dergisi , Cilt 2024, Sayı 1, Ocak 2024
Soyut
Diyafram hastalığı (DD), steroid olmayan anti-inflamatuar ilaç kullanımına bağlı nadir görülen bir ince bağırsak enteropatisidir. İlk tanımdan bu yana literatürde yalnızca yaklaşık 100 DD vakası bildirilmiştir. Bağırsakta darlık oluşturan ağlar veya ‘diyaframlar’ oluşur ve sonuçta kanama ve tıkanıklığa yol açabilen spesifik olmayan karın semptomlarına neden olur. ..)Kaynak Telif Hakkı © 2025 Oxford University Press
Tek bir altın standart inceleme yöntemi olmadığı için tanı koymak oldukça zordur. Her ikisi de cerrahi rezeksiyonla teşhis edilen iki DD vakası sunuyoruz. Ayrıca, DD şüphesi olan hastaların değerlendirilmesinde kullanılabilecek yeni bir akış algoritması öneriyoruz…)Kaynak Telif Hakkı © 2025 Oxford University Press
giriiş
Steroid olmayan anti-inflamatuar ilaçlar (NSAID’ler) en sık reçete edilen ağrı kesicilerden biridir. 2010 yılında, İngiltere’de NSAID’ler için yaklaşık 17 milyon reçete yazılmıştır. Bunlar ağrı ve inflamasyonun yönetimi için oldukça etkili bir ilaç sınıfıdır. ..)Kaynak Telif Hakkı © 2025 Oxford University Press
Ne yazık ki, NSAID’lerin kullanımı
gastrointestinal kanama,
kardiyovasküler yan etkiler ve
nefrotoksisite dahil olmak üzere çok sayıda yan etki ile ilişkilidir. NSAID ile ilişkili enteropati ve belirsiz nonspesifik abdominal semptomlara neden olan diyafram veya ağların gelişimi nadirdir. Lang ve ark. . ..)Kaynak Telif Hakkı © 2025 Oxford University Press
Vaka 1
41 yaşında bir erkek hasta, demir eksikliği anemisi nedeniyle birkaç kez kan ve demir transfüzyonu gerektiren bir şikayetle gastroenteroloji servisine sevk edildi. Gastroskopi ve kolonoskopi ile semptomları incelendi, ancak her ikisinde de bir neden saptanamadı. Bu nedenle, kapsül endoskopisi yapıldı ve açıklık kapsülü orta ileuma yerleşti. Karın ve pelvisin takip bilgisayarlı tomografisi (BT) taramasında, orta ileumda spesifik olmayan 5 cm’lik kalınlaşma görüldü ve Crohn hastalığı en önemli ayırıcı tanıydı. Olgu, gastrointestinal (GI) multidisipliner ekip (MDT) toplantısında tartışıldı ve tanının büyük olasılıkla Crohn hastalığı ile uyumlu olduğu düşünüldü, ancak bu kesin olarak mümkün değildi. Hastaya sunulan seçenekler, kolon yaklaşımlı enteroskopi, cerrahi veya Crohn hastalığı için tıbbi tedaviye başlanmasıydı...)Kaynak Telif Hakkı © 2025 Oxford University Press
Hasta kolon enteroskopisini tercih etti, ancak bu da tanıyı netleştiremedi. Bu olgu, GI MDT’de tekrar tartışıldı ve hasta laparoskopi için elektif olarak yatırıldı. Bu, o zamanlar Crohn hastalığı olduğu varsayılan multifokal kısa aktif inflamatuar darlıkları gösterdi. Hasta oral steroidlerin dozu azaltılarak taburcu edildi. İnflamatuar bağırsak hastalıkları (IBD) kliniğinde takip edildi ve infliximab ve azatioprin ile kombinasyon tedavisine başlandı. Ne yazık ki, devam eden nonspesifik aralıklı karın ağrısı ile anemisi devam ettiği için tıbbi tedaviye yanıt vermedi. İnfliximab’a birincil olarak yanıt vermeyen bir hasta olduğu düşünüldüğünden adalimumab’a geçirildi. ..)Crohn hastalığına ait herhangi bir histolojik özellik yoktu. Hastanın ileostomisi ameliyattan altı ay sonra kapatıldı.
Hastanın artritik sırt ağrısı için birkaç yıldır aralıklı olarak reçetesiz satılan ibuprofen ve kodein preparatlarıyla kendi kendine tedavi uyguladığı ortaya çıktı. NSAID kullanımını bıraktıktan sonra semptomları takipte düzeldi…)Kaynak Telif Hakkı © 2025 Oxford University Press
İnce bağırsak
Günümüzde ‘Diyafram hastalığı‘nın NSAID’lerin hasarının patognomonik bir patolojisi olduğuna inanılmaktadır. Lezyonlar ilk olarak Lang ve arkadaşları tarafından NSAID’lerin anormal geçirgenlik ve inflamatuar belirteç çalışmalarıyla ortaya çıkan ince bağırsakta gizli hasardan sorumlu olduğunu gösteren çok sayıda çalışmayla eşleşen açık patoloji ararken tanımlanmıştır. Bu çalışma, ileal veya orta ince bağırsak lümenini birkaç milimetreye kadar daraltan sabit ince septa benzeri projeksiyonlarla sonuçlanan plicae circulares’in patolojik vurgulanmasına odaklanan lezyonları tanımlamıştır. Her durumda, bu tür septaların sayısı bağırsak lümeninin kompartımanlaşmasıyla birlikte 1 ila 2’den 50’nin üzerine kadar değişebilir ( Şekil 2 ). Histolojik olarak, normal plikaların aksine, submukozada septumun tepesinde, muskularis mukoza ile yan yana ve iç içe geçmiş, sınırlı bir fibroz odağı vardır…)Kaynak © 2025 İngiliz Farmakoloji Derneği
Diyafram hastalığı (DD)
İki vaka örneğinde de görüldüğü gibi DD tanısı koymak zordur. Araştırmalar genellikle spesifik olmayan veya yanıltıcı sonuçlar verir ve kesin tanı çoğunlukla cerrahi rezeksiyon ve histoloji sonrasında doğrulanır. Kan testleri (örn. Tam kan sayımı, ferritin, karaciğer fonksiyon testleri) spesifik değildir ve genellikle yalnızca anemi veya kötü beslenme durumunu gösterir yalnızca daha ileri araştırmalara ihtiyaç olduğunu gösterir. Düz karın filmi radyografileri, akut obstrüksiyonlu hastalarda genişlemiş bağırsak kıvrımlarını gösterebilir ve aksi takdirde çok sınırlı bir kullanım alanına sahiptir. ..)Kaynak Telif Hakkı © 2025 Oxford University Press
NSAID’lerle ilişkili çeşitli kolit türleri belgelenmiştir. En yaygın olanı, paterni nonspesifiktir ve doğal seyrinin erken dönemlerinde ülseratif kolitten ayırt edilmesi zordur. ..)Kaynak © 2025 İngiliz Farmakoloji Derneği
Fenematlar, bu paternin yaygın bir nedenidir. NSAID’lerle ilişkili kolit hakkındaki en tartışmalı açıklamalardan biri, bir popülasyonda yeni kolit vakalarının %74’ünün yakın zamanda NSAID kullanımıyla ilişkili olduğunu belgelemektedir Böyle bir insidans diğer yazarlar tarafından doğrulanmamıştır. Biyopsi çalışmasında ilaç ilişkisinin olasılığına dair ipuçları, belirgin apoptozis ve artmış intraepitelyal lenfosit sayılarıdır…)Kaynak © 2025 İngiliz Farmakoloji Derneği
Kolajenöz kolit
(aşağıya bakınız),NSAID kullanımının bir komplikasyonu olarak belgelenmiştir. NSAID’ler kesildiğinde iyileşerek ve tekrar kullanıldığında nükseterek, bir ilaç reaksiyonu için tüm kriterleri karşıladığı bildirilen bir hasta. Eozinofilik kolit ve psödomembranöz kolit de NSAID’lerin bir sonucu olarak tek tek raporlarda alıntılanmıştır...)Kaynak © 2025 İngiliz Farmakoloji Derneği
Ek bilgi NOTU: NSAID,Kolajenöz kolit ,NSAID’lerle ilişkili kolit ,Diyafram hastalığı (DD)İnce bağırsak kanaması gibi hastalıklarla alakalı daha detaylı bilgiye kitabın konu başlığından ulaşa bilirsiniz
Cushing Hastalığı / Sendromu (Hiperkortizolizm )
Cushing sendromuna ne sebep olur?
Cushing sendromunun en yaygın nedeni,Kortizol benzeri Glukokortikoidlerin uzun süreli, yüksek dozda kullanımıdır. Bu ilaçlar, Astım , Romatoid Artrit ve Lupus gibi diğer tıbbi durumların tedavisinde kullanılır .
)Kaynak Ulusal Sağlık Enstitülerinin bir parçası olan Ulusal Diyabet ve Sindirim ve Böbrek Hastalıkları Enstitüsü’nün (NIDDK) ABD Sağlık ve İnsan Hizmetleri Departmanı
Cushing Hastalığının Geleceği
Cushing hastalığının tedavisi olmasa da, Penn doktorları ve araştırmacıları daha iyi teşhis ve tedavi seçenekleri geliştirmek için çalışıyorlar…)Kaynak © 2023, Pennsylvania Üniversitesi Mütevelli Heyeti
Cushing sendromunun tedavisi var mı?
Tedavi edilmeyen Cushing sendromu yaşamı tehdit edici olabilir. Neyse ki, sendromlu çoğu insan tedavi edilir ve iyileşir. Ancak sendromun başarılı bir şekilde tedavi edilmesinden sonra bazı sağlık sorunları devam edebilir. .)Kaynak Eunice Kennedy Shriver Ulusal Çocuk Sağlığı ve İnsani Gelişme Enstitüsü ( NICHD ), Amerika Birleşik Devletleri Ulusal Sağlık Enstitüleri(NIH)
Teşhis konulduktan sonra bile tedavi her zaman tedavi edici değildir. Cushing hastalığından kaynaklanan hipofiz tümörleri ameliyattan sonra geri dönebilir...)Kaynak © 2023, Pennsylvania Üniversitesi Mütevelli Heyeti
Cushing sendromu (hiperkortizolizm) : Bu durum, adenomunuz çok fazla kortizol salgıladığında ortaya çıkar. Hipofiz bezinizdeki tümörler çoğunlukla Cushing sendromuna neden olur, ancak adrenal tümörler de Cushing sendromuna yol açabilir. Semptomlar yüksek tansiyon, kilo alımı (özellikle orta bölgenizde) ve cinsel işlev bozukluğunu içerir. Şeker hastalığı olasılığınızı artırabilir…)Kaynak 2022 Cleveland Kliniği.
Teşhis
Glukokortikoid ilaçlar almak, Cushing sendromuna yakalanmanın en yaygın yoludur. Sağlık hizmeti sağlayıcınız, sendroma neden olabilecek ilaçlar alıp almadığınızı görmek için tüm ilaçlarınıza (haplar, enjeksiyonlar, kremler ve inhalerler) bakabilir. Eğer öyleyse, başka testlere ihtiyacınız olmayacak…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Cushing sendromu, vücudun çok fazla kortizol üretmesinden kaynaklandığında teşhis edilmesi zor olabilir. Bunun nedeni, diğer hastalıkların benzer semptomları olmasıdır. Cushing sendromunun teşhisi uzun ve karmaşık bir süreç olabilir. Endokrinolog adı verilen hormonal hastalıklarda uzmanlaşmış bir doktora görünmeniz gerekecek…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Cushing sendromu nedir?
Cushing sendromu, vücudunuzun uzun bir süre boyunca çok fazla hormon kortizol ürettiğinde ortaya çıkan bir hastalıktır. Kortizol, vücudunuzun strese tepki vermesine yardımcı olduğu için bazen “stres hormonu” olarak adlandırılır. Kortizol de yardımcı olur
Kan basıncını korumak
Kan şekeri olarak da adlandırılan kan şekerini düzenler
iltihabı azaltmak
yediğiniz yemeği enerjiye dönüştürün
Böbreklerinizin üstündeki iki küçük bez olan adrenal bezler kortizol üretir...)Kaynak Ulusal Sağlık Enstitülerinin bir parçası olan Ulusal Diyabet ve Sindirim ve Böbrek Hastalıkları Enstitüsü’nün (NIDDK) ABD Sağlık ve İnsan Hizmetleri Departmanı
Kimlerde Cushing sendromu olma olasılığı daha fazladır?
Cushing sendromu en sık yetişkinleri etkiler, genellikle 30 ila 50 yaşları arasındadır, ancak çocuklarda da ortaya çıkabilir. Cushing sendromu, erkeklerden yaklaşık üç kat daha fazla kadını etkiler. Tip 2 diyabeti olan ve kan şekeri düzeyleri zamanla çok yüksek olan kişilerde yüksek tansiyon ile birlikte Cushing sendromu neden olabilir. Kortizole benzer glukokortikoid adı verilen ilaçları alan kişilerde de Cushing sendromu gelişebilir. Bu tip Cushing sendromuna “dışsal” denir. Her yıl 10 milyondan fazla Amerikalı glukokortikoid kullanıyor, 3 ancak bunların kaçının Cushing sendromu geliştirdiği bilinmiyor...)Kaynak Ulusal Sağlık Enstitülerinin bir parçası olan Ulusal Diyabet ve Sindirim ve Böbrek Hastalıkları Enstitüsü’nün (NIDDK) ABD Sağlık ve İnsan Hizmetleri Departmanı
Cushing sendromunun komplikasyonları nelerdir?
Cushing sendromu gibi sağlık sorunlarına neden olabilir
Kalp krizi ve felç
Bacaklarda ve akciğerlerde kan pıhtıları
Enfeksiyonlar
Kemik kaybı ve kırıklar
Yüksek kan basıncı (yüksek Tansiyon )
Sağlıksız kolesterol seviyeleri
Depresyon veya diğer ruh hali değişiklikleri
Hafıza kaybı veya konsantrasyon sorunu
insülin direnci ve prediyabet
2 tip diyabet
Cushing sendromu genellikle tedavi edilebilse de tedavi edilmezse ölümcül olabilir…)Kaynak Ulusal Sağlık Enstitülerinin bir parçası olan Ulusal Diyabet ve Sindirim ve Böbrek Hastalıkları Enstitüsü’nün (NIDDK) ABD Sağlık ve İnsan Hizmetleri Departmanı
Cushing sendromuna ne sebep olur?
Cushing sendromunun en yaygın nedeni, Kortizol benzeri glukokortikoidlerin uzun süreli, yüksek dozda kullanımıdır. Bu ilaçlar,
Astım ,
Romatoid Artrit ve
Lupusgibi diğer tıbbi durumların tedavisinde kullanılır .
Glukokortikoidler genellikle ağrıyı tedavi etmek için bir eklem içine enjekte edilir. Glukokortikoidlerin kullanımı , vücudun yeni organı reddetmesini önlemek için organ naklinden sonra bağışıklık sistemini de baskılar. Diğer insanlar, vücutları çok fazla kortizol ürettiği için endojen Cushing sendromu geliştirir. ..)Kaynak Ulusal Sağlık Enstitülerinin bir parçası olan Ulusal Diyabet ve Sindirim ve Böbrek Hastalıkları Enstitüsü’nün (NIDDK) ABD Sağlık ve İnsan Hizmetleri Departmanı
Çeşitli tümör türleri vücudun aşırı kortizol yapmasına neden olabilir…)hipofiz tümörleri..)Ektopik ACTH üreten tümörler..)
Adrenal tümörler Bazen böbrek üstü bezindeki bir tümör çok fazla kortizol üretir. Adrenal tümörler çoğunlukla iyi huyludur ancak bazen kanserlidir…)Kaynak Ulusal Sağlık Enstitülerinin bir parçası olan Ulusal Diyabet ve Sindirim ve Böbrek Hastalıkları Enstitüsü’nün (NIDDK) ABD Sağlık ve İnsan Hizmetleri Departmanı
Cushing hastalığı nedeniyle tedavi edilen çocukların uzun vadeli sonuçları: tek merkez deneyimi 27 Eylül 2016 tarihinde çevrimiçi yayınlandı.
Sonuçlar
ÇH’nin çocuklarda teşhis ve tedavisinin uzun vadeli sonuçları, yetişkinlerde görülenlere büyük ölçüde benzerdir; başarılı bir tedaviden sonra ÇH’nin tekrarlaması nadirdir, ancak yine de görülmektedir. Remisyondan sonra hastaların çoğunda hipofiz hormonu eksiklikleri meydana geldi ve BHE’nin değerlendirilmesi ve uygun tedavisi esastır. Bununla birlikte, birçok parametre iyileşirken, bazı çocuklar hala hafif fakat kalıcı kusurlara sahip olabilir…) Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Teşhis
Glukokortikoid ilaçlar almak, Cushing sendromuna yakalanmanın en yaygın yoludur. Sağlık hizmeti sağlayıcınız, sendroma neden olabilecek ilaçlar alıp almadığınızı görmek için tüm ilaçlarınıza (haplar, enjeksiyonlar, kremler ve inhalerler) bakabilir. Eğer öyleyse, başka testlere ihtiyacınız olmayacak…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Cushing sendromu, vücudun çok fazla kortizol üretmesinden kaynaklandığında teşhis edilmesi zor olabilir. Bunun nedeni, diğer hastalıkların benzer semptomları olmasıdır. Cushing sendromunun teşhisi uzun ve karmaşık bir süreç olabilir. Endokrinolog adı verilen hormonal hastalıklarda uzmanlaşmış bir doktora görünmeniz gerekecek…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Özet
Cushing sendromu kronik, otonom ve aşırı kortizol salgılanmasının neden olduğu ciddi bir endokrin hastalıktır. Sendrom, komorbiditelerin ortaya çıkması nedeniyle artmış mortalite ve bozulmuş yaşam kalitesi ile ilişkilidir. Bu klinik komplikasyonlar arasında ..)Kaynak Telif Hakkı © 2023 Elsevier Inc
Sistemik arteriyel hipertansiyon,
Visseral obezite,
Glukoz metabolizmasının bozulması ve dislipidemiden oluşan metabolik sendrom;
Miyopati,
Osteoporoz ve iskelet kırıkları gibi kas-iskelet bozuklukları;
Bilişsel işlev bozukluğu,
Depresyon veya mani gibi nöropsikiyatrik bozukluklar;
Üreme ve cinsel işlevin bozulması; ve esas olarak
Akne,
Hirsutizm ve
Alopesi ile temsil edilen dermatolojik belirtiler. Cushing hastalarında hipertansiyon sendromunun çok faktörlü bir patogenezi vardır ve en yaygın ölüm nedenleri olan miyokard enfarktüsü, kalp yetmezliği veya inme riskinin artmasına katkıda bulunur; ..)Kaynak Telif Hakkı © 2023 Elsevier Inc
bu sonuçların riskleri, protrombotik diyatez ve hipokalemi ile şiddetlenir. Nöropsikiyatrik bozukluklar intihardan sorumlu olabilir. Bağışıklık bozuklukları yaygındır; Aktif hastalık sırasında immün baskılama, enfeksiyonlara karşı duyarlılığa neden olur ve muhtemelen önemli bir ölüm nedeni olan sepsis ile komplike hale gelirken, hastalık remisyonundan sonra immün rebound, altta yatan otoimmün hastalıkları şiddetlendirebilir. Kortizol fazlalığının acil tedavisi ve komorbiditelerin özel tedavileri ciddi klinik komplikasyonları önlemek ve Cushing ile ilişkili ölüm oranını azaltmak için çok önemlidir..)Kaynak Telif Hakkı © 2023 Elsevier Inc
Glukokortikoid ilaçların rolü (ekzojen Cushing sendromu)
Cushing sendromu, glukokortikoid ilaçları almaktan kaynaklanabilir. Bunlar genellikle romatoid artrit, lupus ve astım gibi enflamatuar hastalıkları tedavi etmek için kullanılır. Sırt veya eklemlerdeki ağrı veya yaralanma ve birçok deri döküntüsü glukokortikoidlerle tedavi edilebilir. Ayrıca, bir nakilden sonra vücudun yeni bir organı reddetmesini durdurmak için de kullanılabilirler.
Glukokortikoidler ağızdan alınabilir, atış olarak verilebilir, cilde sürülebilir veya bir inhaler ile akciğerlere solunabilir. Uzun süre büyük miktarlarda alınan herhangi bir glukokortikoid Cushing sendromuna neden olabilir...)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Giriiş
Cushing sendromu, dolaşımdaki yüksek kortizol seviyelerine uzun süre maruz kalmaktan kaynaklanır. Cushingoid özelliklerin en yaygın nedeni iyatrojenik kortikosteroid kullanımı iken, bazı bitkisel preparatlar da Cushing sendromuna yol açan dolaşımdaki kortikosteroid düzeylerini artırabilir. Cushing sendromu birbirinin yerine hiperkortizolizm olarak adlandırılabilir. Hipofiz adenomasına bağlı ACTH bağımlı kortizol fazlalığı Cushing hastalığı olarak adlandırılır ve endojen Cushing sendromunun %80’inden sorumludur. ..)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Ek Bilgi NOTU İyatrojenik kortikosteroid kullanımı Nedir.?
İyatrojenik Cushing sendromu ve topikal steroid tedavisi: vaka serileri ve literatürün gözden geçirilmesi Soyut
Topikal kortikosteroidler, kronik enflamatuvar oral mukozal hastalıkları olan hastalarda birinci basamak tedavi olarak kabul edilir; bunların arasında, klobetasol propiyonat oral tıpta en yaygın kullanılanlardan biridir. Fizyolojik koşullar altında, transmukozal uygulama, deri uygulamasından önemli ölçüde daha fazla emilim ile karakterize edilir. Topikal kortikosteroidlerin dermatolojideki yan etkileri ile ilgili birçok yayının aksine, bu ilaçların oral mukozaya lokal olarak uygulanmasının sistemik etkilerini araştıran çok az çalışma vardır. ..)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Oral hastalıkların tedavisi için topikal steroid tedavisi genellikle lokal yan etkilerle (kandidiyazis, stomatopiroz ve hipojezi) ilişkilendirilse de, bu ilaçlar aynı zamanda hipotalamik-hipofiz-adrenal eksenin baskılanması ve Cushing gibi sistemik yan etkilere de yol açabilir.sendromu. Bu derleme, klobetazol propiyonat topikal tedavisinin neden olduğu beş sistemik yan etki vakasını bildirmektedir…)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Cushing sendromu
Cushing sendromu, vücutta çok fazla kortizol hormonunun neden olduğu bir durumdur. Fazlalık, ilaçlar nedeniyle veya vücudunuz çok fazla hormon ürettiği için olabilir. Cushing sendromunun tedavileri var. Tedavi bir süre devam edebilir…)Kaynak © 2023 Cleveland Klinik
Cushing sendromu ve Cushing hastalığı arasındaki fark nedir?
Her iki hastalık da vücuttaki çok fazla kortizolden kaynaklanır…)Kaynak © 2001-2023 Oregon Sağlık ve Bilim Üniversitesi. OHSU
Cushing sendromunda ( Cushing sendromu olarak da adlandırılır), aşırı kortizol vücudun dışından veya içinden gelebilir. Örneğin, prednizon gibi kortikosteroid ilaçları kullanmaktan gelebilir. Veya vücudun çok fazla kortizol yapmasına neden olan bir hipofiz veya adrenal tümörden gelebilir…)Kaynak © 2001-2023 Oregon Sağlık ve Bilim Üniversitesi. OHSU
Cushing hastalığı , Cushing sendromunun spesifik bir türüdür. Bir hipofiz tümörü vücudun çok fazla kortizol yapmasına neden olduğunda ortaya çıkar. Cushing hastalığı, endojen (vücuttan) Cushing sendromunun en yaygın şeklidir ve Cushing sendromu vakalarının yaklaşık %70’ini oluşturur…)Kaynak © 2001-2023 Oregon Sağlık ve Bilim Üniversitesi. OHSU
Cushing hastalığı/sendromu teşhisi
Cushing hastalığını/sendromunu teşhis etmek zor olabilir çünkü değişiklikler yavaş gerçekleşebilir. Yıllardır teşhis konulamayan veya yanlış teşhis konulan hastalar görmemiz alışılmadık bir durum değil…)Kaynak © 2001-2023 Oregon Sağlık ve Bilim Üniversitesi. OHSU
Tam bir sınavla başlıyoruz:
Diğer bozuklukları dışlayın: Belirtileriniz başka bir durumla ilişkili olabilir. Öncelikle semptomların yüksek ACTH ve kortizol ile bağlantılı olup olmadığını doğrulamamız gerekiyor.
Fazladan hormonların kaynağını bulun: Hastalığınızın şu olup olmadığını görmek için testler yapacağız:
ACTH bağımlı: Hipofiz tümörü veya nadiren vücudun başka bir yerindeki tümör neden olur.
ACTH’den bağımsız: Aşırı aktif adrenal bezler veya bir adrenal tümör neden olur…)Kaynak © 2001-2023 Oregon Sağlık ve Bilim Üniversitesi. OHSU
Olası nedenlerin izini sürün: Doktorunuz size hidrokortizon, prednizon veya deksametazon içeren steroid ilaçlar,kremler veya inhalerler kullanıp kullanmadığınızı veya yakın zamanda kullanıp kullanmadığınızı soracaktır. Doktorunuz ayrıca doğum kontrol hapı kullanıp kullanmadığınızı da soracaktır. Test sırasında sizden farklı bir doğum kontrolüne geçmenizi isteyebiliriz…)Kaynak © 2001-2023 Oregon Sağlık ve Bilim Üniversitesi. OHSU
Cushing hastalığı/sendromu için tarama testleri
Kan testleri: Kanınızdaki ACTH ve kortizol düzeylerini ölçebiliriz. Sabahları kan örneği alıyoruz çünkü gün boyunca hormon seviyeleri değişiyor.
İdrar testleri: İdrarınızdaki kortizolü ölçebiliriz. Birden fazla numune isteyebiliriz. Mevcut ilaçlarınızdan herhangi birinin sonuçları etkileyebileceğini doktorunuza sorun.
Gece tükürük testi: Tükürüğünüzdeki kortizole bakarız. Kortizolün genellikle en düşük seviyesine düştüğü gece yarısından hemen önce birkaç örnek toplayacaksınız. Yüksek bir seviye, Cushing hastalığına/sendromuna işaret edebilir…)Kaynak © 2001-2023 Oregon Sağlık ve Bilim Üniversitesi. OHSU
Cushing hastalığı/sendromu için görüntüleme testleri
MRI: Bu tarama, boyutu ve konumu da dahil olmak üzere bir hipofiz tümörü görmemize yardımcı olabilir. Bize gelmeden önce MR çektirdiyseniz, ancak diğer tarama sonuçsuzsa yeni bir tane öneriyoruz. Bazen hipofiz tümörleri görünmez.
Abdominal BT taraması: Bu taramayı yalnızca adrenal tümörünüzün olabileceğini düşünürsek öneririz. Tarama bir tümörü, bazı özelliklerini ve hangi tarafta olduğunu gösterebilir…)Kaynak © 2001-2023 Oregon Sağlık ve Bilim Üniversitesi. OHSU
Cushing Hastalığı Nedir?
Cushing hastalığı zorlu bir durumdur. Kilo alımı, yüksek tansiyon ve diyabet gibi fiziksel sorunlara neden olur. Bu koşullar kendi başlarına zordur…)Kaynak © 2023, Pennsylvania Üniversitesi Mütevelli Heyeti
Ancak Cushing hastalığı nadirdir, bu da onu daha da karmaşık hale getirir. Yılda sadece milyonda 5-10 kişiye teşhis konulduğu için uzmanlar bile gözden kaçırabiliyor. Birçoğu için doğru bir teşhis almak yıllar alır. Bu arada, hastalık fiziksel, zihinsel ve duygusal olarak zarar görür.
Teşhis konulduktan sonra bile tedavi her zaman tedavi edici değildir. Cushing hastalığından kaynaklanan hipofiz tümörleri ameliyattan sonra geri dönebilir…)Kaynak © 2023, Pennsylvania Üniversitesi Mütevelli Heyeti
Tüm bu nedenlerden dolayı, Cushing hastalığının tedavisi, uzun yıllara dayanan tanı ve tedavi deneyimine sahip uzmanlardan oluşan bir ekip gerektirir. Ve nezaket, empati ve dinlemeye istekli olmayı gerektirir…)Kaynak © 2023, Pennsylvania Üniversitesi Mütevelli Heyeti
Cushing Hastalığı Nasıl Teşhis Edilir?
Cushing hastalığının nadir görülmesi teşhis edilmesini zorlaştırır. Aslında, çoğu endokrinolog tüm kariyerleri boyunca Cushing hastalığı olan çok az kişiyi tedavi eder veya hiç tedavi etmez. Diğer koşulları ekarte ettikten sonra, siz ve birinci basamak hekiminiz veya endokrinologunuz Cushing hastalığından şüphelenebilirsiniz. Eğer öyleyse, ilk adım bir dizi test yapmaktır…)Kaynak © 2023, Pennsylvania Üniversitesi Mütevelli Heyeti
Cushing hastalığını teşhis etmek için kusursuz tek bir test yoktur. Bununla birlikte, en doğru teşhis, deneyimli bir nöroendokrinolog tarafından zaman içinde gerçekleştirilen çoklu testlerin bir kombinasyonundan gelir:
Üriner kortizolünüzü örneklemek için testler
Tükürük kortizol seviyenizi örneklemek için testler
Deksametazon supresyon testleri
Cushing hastalığı ilerlemişse, tanıyı doğrulamak yalnızca birkaç hafta alabilir. Bununla birlikte, daha yaygın olan daha ince bir vakanın teşhis edilmesi birkaç ay sürebilir…)Kaynak © 2023, Pennsylvania Üniversitesi Mütevelli Heyeti
Tümörün Yerini Bulma
İlk tanıdan sonra, bir sonraki adım tümörü vücutta bulmaktır. Cushing hastalarının yaklaşık yüzde 85’inde hipofiz bezinde küçük iyi huylu (kanserli olmayan) bir tümör (Cushing hastalığı) ve yüzde 15’inde adrenal bezde veya başka bir vücut organında (Cushing sendromu) bir tümör vardır…)Kaynak © 2023, Pennsylvania Üniversitesi Mütevelli Heyeti
Cushing Hastalığının Tedavisi
Cushing hastalığının tedavisi, tümörün boyutuna, konumuna ve karmaşıklığına bağlı olarak değişir. Cerrahi bir prosedüre, ilaca veya radyasyon tedavisine ihtiyacınız olabilir...)Kaynak © 2023, Pennsylvania Üniversitesi Mütevelli Heyeti
Cushing Hastalığının Geleceği
Cushing hastalığının tedavisi olmasa da, Penn doktorları ve araştırmacıları daha iyi teşhis ve tedavi seçenekleri geliştirmek için çalışıyorlar…)Kaynak © 2023, Pennsylvania Üniversitesi Mütevelli Heyeti
Cushing sendromunun tedavisi var mı?
Tedavi edilmeyen Cushing sendromu yaşamı tehdit edici olabilir. Neyse ki, sendromlu çoğu insan tedavi edilir ve iyileşir. Ancak sendromun başarılı bir şekilde tedavi edilmesinden sonra bazı sağlık sorunları devam edebilir. .)Kaynak Eunice Kennedy Shriver Ulusal Çocuk Sağlığı ve İnsani Gelişme Enstitüsü ( NICHD ), Amerika Birleşik Devletleri Ulusal Sağlık Enstitüleri(NIH)
Örneğin,
kemikleriniz zayıf kalmaya devam edebilir. Artık Cushing sendromu olmayan kişilerde
Yüksek tansiyon,
Diyabet ve
Depresyon ve
Anksiyete gibi zihinsel sağlık sorunları olma olasılığı daha yüksek olabilir.
Cushing sendromuna bir tümörün neden olduğu kişilerin, ek tümör olup olmadığını kontrol etmek için hayatlarının geri kalanında düzenli kontroller yaptırmaları gerekir. Cushing hastalığı olan birçok yetişkin için (bir hipofiz adenomunun neden olduğu Cushing sendromu için kullanılan terim), tümörün cerrahi olarak çıkarılması başarılıdır. Nadir durumlarda, tümör hücrelerinin bir kısmı kalır ve adenom yeniden büyüyebilir…)Kaynak Eunice Kennedy Shriver Ulusal Çocuk Sağlığı ve İnsani Gelişme Enstitüsü ( NICHD ), Amerika Birleşik Devletleri Ulusal Sağlık Enstitüleri(NIH)
Tedavi
Cushing sendromu tedavileri, vücuttaki kortizol miktarını azaltmak için tasarlanmıştır. Sizin için en iyi tedavi, sendromun nedenine bağlıdır. Seçenekler şunları içerir:..)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER). Drugs.com
Glukokortikoid kullanımının azaltılması..)
Ameliyat..)
Radyasyon tedavisi..)
ilaçlar
Ameliyat ve radyasyon işe yaramadığında veya bir seçenek olmadığında kortizol seviyelerini kontrol etmek için ilaçlar kullanılabilir. İlaçlar, Cushing sendromundan çok rahatsız olan kişilerde ameliyattan önce de kullanılabilir. Bu, hastalığın semptomlarını iyileştirebilir ve ameliyat risklerini azaltabilir. Cushing sendromu için tıbbi tedavi bir tedavi değildir ve çok fazla kortizolün tüm semptomlarını tamamen iyileştirmeyebilir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER). Drugs.com
Adrenal bezde kortizol üretimini kontrol eden ilaçlar arasında ketokonazol, osilodrostat (Isturisa), mitotan (Lysodren), levoketoconazole (Recorlev) ve metirapon (Metopirone) bulunur.
Mifepriston (Korlym, Mifeprex), tip 2 diyabet veya yüksek kan şekeri olan Cushing sendromlu kişiler için onaylanmıştır. Mifepriston vücudun yaptığı kortizol miktarını düşürmez, ancak kortizolün dokular üzerindeki etkisini bloke eder…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER). Drugs.com
Pasireotide (Signifor) günde iki kez iğne olarak verilir. Kortizol seviyelerini düşüren tümörden ACTH miktarını düşürerek çalışır. Diğer ilaçlar geliştirilmektedir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER). Drugs.com
Bu ilaçların yan etkileri arasındayorgunluk, mide rahatsızlığı, kusma, baş ağrısı, kas ağrıları, yüksek tansiyon, düşük potasyum ve şişme sayılabilir. Bazılarının beyin ve sinir sistemi yan etkileri ve karaciğer hasarı gibi daha ciddi yan etkileri vardır...)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER). Drugs.com
Bazen tümör veya tedavisi, hipofiz veya adrenal bezin diğer hormonları çok az yapmasına neden olur. Bu olursa, sağlık uzmanınız hormon replasmanı önerebilir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER). Drugs.com
Teşhis
Glukokortikoid ilaçlar almak, Cushing sendromuna yakalanmanın en yaygın yoludur. Sağlık hizmeti sağlayıcınız, sendroma neden olabilecek ilaçlar alıp almadığınızı görmek için tüm ilaçlarınıza (haplar, enjeksiyonlar, kremler ve inhalerler) bakabilir. Eğer öyleyse, başka testlere ihtiyacınız olmayacak…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER). Drugs.com
Glukokortikoid ilaçların rolü (ekzojen Cushing sendromu)
Cushing sendromu, glukokortikoid ilaçları almaktan kaynaklanabilir. Bunlar genellikle romatoid artrit, lupus ve astım gibi enflamatuar hastalıkları tedavi etmek için kullanılır. Sırt veya eklemlerdeki ağrı veya yaralanma ve birçok deri döküntüsü glukokortikoidlerle tedavi edilebilir. Ayrıca, bir nakilden sonra vücudun yeni bir organı reddetmesini durdurmak için de kullanılabilirler.
Glukokortikoidler ağızdan alınabilir, atış olarak verilebilir, cilde sürülebilir veya bir inhaler ile akciğerlere solunabilir. Uzun süre büyük miktarlarda alınan herhangi bir glukokortikoid Cushing sendromuna neden olabilir...)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER). Drugs.com
Cushing Sendromu: Tüm varyantlar, tespit ve tedavi 2011
özet
Cushing sendromu, aşırı glukokortikoidlere uzun süre maruz kalmaktan kaynaklanır. Cushing sendromunun teşhisi adım adım bir yaklaşımı içerir ve bazı durumlarda nedeni belirlemek zor olabilir. Cushing sendromlu hastaların yaklaşık %80’inde hipertansiyon mevcuttur ve önemli morbidite ve mortaliteye yol açabilir. Fonksiyonel bir mineralokortikoid fazlalığı durumu, renin anjiyotensin sisteminin yukarı regülasyonu ve kortizolün damar sistemi üzerindeki zararlı etkileri dahil olmak üzere glukokortikoid kaynaklı hipertansiyon için çeşitli patojenik mekanizmalar önerilmiştir. Aşırı glukokortikoidlerin nedeninin cerrahi eksizyonu, Cushing sendromu için en uygun tedavi olmaya devam etmektedir. Anti-glukokortikoid ve antihipertansif ajanlar ve steroidogenez inhibitörleri cerrahiye hazırlıkta yardımcı tedavi modaliteleri olarak kullanılabilir,ve cerrahinin kontrendike olduğu veya iyileşmeye yol açmadığı durumlarda…) Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Giriiş
Cushing sendromu, aşırı glukokortikoidlere uzun süreli ve patolojik maruziyetten kaynaklanan nadir bir hastalıktır. Cushing sendromunun insidansı, çalışılan popülasyona bağlı olarak değişir, yılda milyon popülasyon başına 2 ila 3 vaka Daha yeni veriler , bunun muhtemelen hafife alındığını ve Cushing sendromunun daha önce düşünülenden daha yaygın olabileceğini düşündürmektedir .
Glukokortikoidlerin suprafizyolojik dozlarının uygulanmasının neden olduğu iyatrojenik Cushing sendromu, muhtemelen endojen nedenlerden çok daha yaygındır(gerçi yeterince bildirilmemiştir). Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
İyatrojenik Cushing Sendromu..?
Ek Bilgi NOTU .Hipofiz Adenomasına bağlı ACTH
Hipofiz tümörlerine neden olan ilaçlar
Yedi antipsikotikle ilişkili 77 hipofiz tümörü raporu buldular. Risperidon bu raporların 54’üyle (yüzde 70) ilişkiliydi ve hipofiz tümörleri için en yüksek düzeltilmiş raporlama oranına sahipti, ardından haloperidol ve ziprasidon geliyordu..) Kaynak Copyright © 2023 Duke University Health System
Kandidiyazis, Stomatopiroz ve Hipojezi.?
hipotalamik-hipofiz-adrenal eksenin baskılanması.?
Çene Osteonekrozu (ONJ)
Osteonekroz için kanıtlanmış bir tıbbi tedavi yoktur. bazı araştırmalar, kısa süreli Bisfosfonat tedavisinin kalça ve dizdeki kemik çökmesini yavaşlatabileceğini, iyileştirebileceğini ve hatta önleyebileceğini düşündürmektedir…) Kaynak 2023 Amerikan Romatoloji Koleji.
Risk faktörleri
Avasküler nekroz gelişimi için risk faktörleri şunları içerir:
Bisfosfonat kullanımı.Kemik yoğunluğunu artırmak için uzun süreli ilaç kullanımı, Çene osteonekrozunun gelişmesine katkıda bulunabilir. ..)Kaynak 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER).
Bu nadir komplikasyon, multipl miyelom ve metastatik meme kanseri gibi kanserler için bu ilaçlardan yüksek dozlarla tedavi edilen bazı kişilerde meydana gelmiştir...)Kaynak 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER).
Çene osteonekrozu (ONJ) nedir?
Çene osteonekrozu (ONJ), çene kemiğinizdeki kemik hücrelerinin ölmesine ve çene kemiğinizin diş etlerinizdeki bir açıklıktan dışarı çıkmasına neden olan nadir fakat ciddi bir durumdur.Kan açıkta kalan bölgeye ulaşamadığı için daha fazla kemik ölür…)Kaynak © 2023 Cleveland Klinik
Osteonekroz , kemik ölümü için kullanılan tıbbi terimdir. “Osteo” kemik anlamına gelir ve “nekroz” ölüm anlamına gelir. Sağlık hizmeti sağlayıcıları ayrıca durumu avasküler nekroz olarak adlandırır. Avasküler, dolaşım sisteminizdeki kan damarlarını ifade eder . Osteonekrozunuz (avasküler nekroz) olduğunda, bir şey çene kemiği dokunuza giden kan akışını yavaşlatır veya durdurur ve doku ölmeye başlar…)Kaynak © 2023 Cleveland Klinik
Çene osteonekrozu neden olur?
ONJ , çene kemiğinizin bir kısmını açıkta bırakabilecek diş çekimi (ekstraksiyon), diş implantı veya diş kemiği grefti gibi ağız cerrahisinden sonra ortaya çıkma eğilimindedir . Çene osteonekrozunda, diş eti dokunuz diş prosedürünüzden sonra iyileşmez ve çene kemiğiniz açıkta kalır. Açığa çıkan kemiğiniz kan akışı almıyor. Sonuç olarak, kemik hücreleriniz ölür. Nadiren, belirgin bir sebep olmadan ONJ geliştirebilirsiniz…)Kaynak © 2023 Cleveland Klinik
ONJ için risk faktörleri
Herkes ONJ geliştirebilir. Bisfosfonat adı verilen antirezorptif ilaçlar alırsanız riskiniz artar. Bu IV (intravenöz) ilaçlar kemik kaybını yavaşlatır ve kemik gücünü (yoğunluğunu) artırarak kemik kırılmalarını önlemeye yardımcı olur . Bu ilaçlar ayrıca kemiklerinize ( iskelet sistemi ) yayılan metastatik kanserden kaynaklanan kas-iskelet ağrısını hafifletir ve belirli kanser tedavilerini aldıktan sonra kırık riskinizi azaltır. Çalışmalar, osteoporoz için düşük doz oral antiresorptif ilaçlar ile ONJ arasında bir bağlantı göstermedi …)Kaynak © 2023 Cleveland Klinik
Diğer ONJ risk faktörleri şunları içerir:
65 yaş ve üstü olmak.
kemoterapi _
diyabet _
Yüz kırığı veya travması.
Diş eti (periodontal) hastalığı , periodontitis dahil .
Uzun süreli kortikosteroid kullanımı .
zona _
sigara içmek
Protez takmak _..)Kaynak © 2023 Cleveland Klinik
Çene osteonekrozunun evreleri nelerdir?
ONJ’nin 0 (en az şiddetli) ile 3 (en şiddetli) arasında değişen dört aşaması vardır. Sağlık uzmanınız, teşhis anında hastalığın evresini belirleyecektir…)Kaynak © 2023 Cleveland Klinik
ONJ’nin aşamaları şunları içerir:
Aşama 0: IV bisfosfonat tedavisi alıyorsunuz ve çene ağrınız var. Bununla birlikte, açıkta bir çene kemiğiniz veya diğer ONJ semptomlarınız yok. Bu aşamada sağlık uzmanınız, periodontitis gibi diğer sorunların belirtilerinize neden olduğunu belirleyebilir. Belirtilerinize periodontitis gibi farklı bir problem neden olabilir.
Aşama 1: Çene kemiğiniz açığa çıkar, ancak ağrınız veya başka semptomlarınız olmaz.
Aşama 2: Çene kemiğiniz açığa çıkar ve ağrı, şişmiş diş etleri ve enfeksiyon belirtileri gibi semptomlarınız olur.
Aşama 3: Aşama 2 ONJ’nin tüm semptomlarına sahipsiniz ve sinüslerinizde ve yüzünüzün diğer kısımlarında osteonekroz var…)Kaynak © 2023 Cleveland Klinik
Ek bilgi NOTU :
ONJ için risk faktörleri
Herkes ONJ geliştirebilir. Bifosfonat adı verilen antiresorptif ilaçlar alıyorsanız riskiniz artar. Bu IV (damar içi) ilaçlar kemik kaybını yavaşlatır ve kemik gücünü (yoğunluğunu) artırarak kemik kırıklarını önlemeye yardımcı olur. Bu ilaçlar ayrıca kemiklerinize ( iskelet sisteminize ) yayılan metastatik kanserden kaynaklanan kas-iskelet sistemi ağrısını hafifletir ve belirli kanser tedavileri aldıktan sonra kırık riskinizi azaltır. Çalışmalar, osteoporoz için düşük doz oral antiresorptif ilaçlar ile ONJ arasında bir bağlantı göstermemiştir …)Kaynak © 2025 Cleveland Clinic
Diğer ONJ risk faktörleri şunlardır:
65 yaş ve üzeri olmak.
Kemoterapi .
Diyabet .
Yüz kırığı veya travması.
Diş eti (periodontal) hastalığı , periodontitis dahil .
Uzun süreli kortikosteroid kullanımı .
Zona hastalığı .
Sigara içmek .
Takma diş takmak …)Kaynak © 2025 Cleveland Clinic
Soyut
Çene osteonekrozu, kemik hücrelerinin çeşitli nedenlerle öldüğü bir durumdur. İlaç kaynaklı çene osteonekrozu, osteoradyonekroz, travmatik, travmatik olmayan ve spontan osteonekroz olarak sınıflandırılır. Antirezorptif veya antianjiyojenik ilaçlar, ilaç kaynaklı osteonekroza neden olur. İlaçların, mikrobiyal kontaminasyonun ve lokal travmanın birleşimi bu durumu tetikler. Osteoradyonekroz, baş ve boyun kanseri olan kişileri etkileyebilen ciddi bir radyasyon tedavisi yan etkisidir. Radyasyon tedavisinin bitiminden sonra üç aydan uzun süre iyileşmeyen ve orijinal tümör, nüks veya metastaz belirtisi olmayan açıkta kalan kemik alanı olarak tanımlanır. Travma (diş çekimi), tümör bölgesi, hastanın aldığı radyasyon dozu, ışınlanan kemik alanı, ağız hijyeni ve diğer faktörler osteonekroz gelişimi için risk faktörleridir. Daha az sıklıkla, osteonekroz travmatik olmayan ve travmatik nedenlerle de tetiklenebilir. Travmatik olmayan osteonekroz, enfeksiyonlar, edinilmiş ve konjenital bozukluklar ve kimyasalların etkisiyle ortaya çıkar. Travmatik osteonekroz ise termal, mekanik veya kimyasal hasar sonucu ortaya çıkar. Osteonekroz tedavisi, hastanın yaşam kalitesine fayda sağlamayı amaçlayan konservatif tedavi ve nekrotik kemiğin debridmanını içeren cerrahi tedavi şeklinde olabilir…)
Çene osteonekrozunun çeşitleri.
Tip-Neden
Çenede ilaca bağlı osteonekroz
Antirezorptif (bifosfonatlar ve denosumab) ve antianjiyojenik ilaçlar (antineoplastikler, örneğin bevacizumab, sunitinib); kortikosteroidlerle tedavi ek risk oluşturur
Osteoradyonekroz
Baş ve boyun kanserli hastalarda radyasyon tedavisi
Travmatik osteonekroz
Termal, mekanik veya kimyasal travma
Travmatik olmayan osteonekroz
Enfeksiyon; malignite; edinilmiş ve doğuştan gelen hastalıklar; uyuşturucu kullanımı
Spontan İdiyopatik..)
Çenenin İlaç İlişkili Osteonekrozu
Çenede ilaca bağlı osteonekroz, hastanın yaşam kalitesini önemli ölçüde etkiler ve önemli oranda ölüme yol açar. Bu durum, yutma, beslenme, çiğneme ve konuşma sorunlarının yanı sıra şişmiş ve ağrılı mukoza zarlarının, kronik sinüzitin ve diğerlerinin ortaya çıkmasıyla ilişkilidir ..)
Ek bilgi :
Bisfosfonat, kemik yoğunluğu kaybını önleyen bir ilaç grubudur. Osteoporoz tedavisinde reçetelenen ilaçlar arasında en yaygınıdır.
Çikolata Kisti Endometriozis
Endometriozisin tedavisi olmadığından, yumurtalık endometrioma oluşumunu durdurmanın bir yolu yoktur…)Endometriozis veya endometriomaları önlemenin bir yolu yoktur...) Kaynak 2022 Cleveland Kliniği
Endometriozis tedavileri
Şu anda endometriozis için bir tedavi yok, ancak semptomları hafifletmeye yardımcı olabilecek tedaviler var.Tedaviler şunları içerir: ağrı kesiciler ..) Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS )
Endometriozis nedenleri Endometriozisin nedeni bilinmemektedir.Aşağıdakiler de dahil olmak üzere çeşitli teoriler öne sürülmüştü ..)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS )
Endometriozisin tedavisi yoktur ve tedavisi zor olabilir. Tedavi semptomları hafifletmeyi amaçlar,.. Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS
Endometriozis, İngiltere ekonomisine tedavi, iş kaybı ve sağlık bakım maliyetlerinde yılda 8,2 milyar sterline mal oluyor. Endometriozisin nedeni bilinmemektedir ve kesin bir tedavisi yoktur..) Kaynak .Endometriozis Birleşik Krallık
24 Mart 2023 Ana unsurlar
Endometriozis, dünya çapında üreme çağındaki kadın ve kızların kabaca %10’unu (190 milyon) etkilemektedir.
Regl dönemlerinde, cinsel ilişkide, bağırsak hareketlerinde ve/veya idrara çıkmada şiddetli, yaşamı etkileyen ağrı, kronik pelvik ağrı, karında şişkinlik, mide bulantısı, yorgunluk ve bazen depresyon, anksiyete ve kısırlıkla ilişkili kronik bir hastalıktır...)Kaynak Dünya Sağlık Örgütü (DSÖ)
Şu anda endometriozis için bilinen bir tedavi yoktur ve tedavi genellikle semptomları kontrol etmeyi amaçlar.
Endometriozisin erken teşhisine ve etkili tedavisine erişim önemlidir, ancak düşük ve orta gelirli ülkeler de dahil olmak üzere birçok ortamda sınırlıdır…)Endometriozisin nedeni bilinmemektedir. Endometriozisi önlemenin bilinen bir yolu yoktur. Tedavisi yoktur, ancak semptomları ilaçlarla veya bazı durumlarda ameliyatla tedavi edilebilir…)Kaynak Dünya Sağlık Örgütü (DSÖ)
Ameliyatın doğurganlığa zarar verip vermediği veya doğurganlığa yardımcı olup olmadığı konusunda tartışmalıdır. Cerrah çok yetenekli olsa bile, kist ile birlikte sağlıklı yumurtalık dokusu da alınabilir. Bu yumurtalık fonksiyonunu olumsuz etkileyebilir. Bununla birlikte, bir çikolata kistinin üretebileceği iltihaplanma ve toksik ortam, doğurganlığa ameliyattan daha fazla zarar verebilir…)Kaynak Healthline Media Dr Valinda Nwadike, obstetrik ve jinekoloji konusunda uzmanlaşmış
Çikolata kistlerinin doğurganlık üzerindeki etkisi nedir?
Çikolata kistleri sağlıklı yumurtalık dokusunu istila edebilir, zarar verebilir ve ele geçirebilir. Bu doğurganlık için ciddi bir tehdit olabilir. Bu kistlerin tedavisi zor olabilir ve onları kontrol etmek veya çıkarmak için kullanılan pelvik ameliyatlar yumurtalık yara izine ve doğurganlığın azalmasına neden olabilir..)2006 yılında yapılan bir araştırmaya göre , cerrahi olarak çıkarılan çikolata kistlerinin yaklaşık yüzde 30’u, özellikle büyük veya tıbbi olarak tedavi edildiyse geri dönecektir. Ameliyattan sonra hamile kalmak, tekrarlama riskini azaltabilir…)Kaynak Healthline Media Dr Valinda Nwadike, obstetrik ve jinekoloji konusunda uzmanlaşmış
Tedavi
Endometriozisi yönetmeye yönelik tedaviler, semptomların ciddiyetine ve hamileliğin istenip istenmediğine bağlı olarak değişebilir. Hiçbir tedavi hastalığı iyileştirmez…)Kaynak Dünya Sağlık Örgütü (DSÖ)
Bir dizi ilaç, endometriozis ve semptomlarının yönetilmesine yardımcı olabilir.
İbuprofen ve naproksen gibi non-steroidal antiinflamatuar ilaçlar (NSAID’ler) ve analjezikler (ağrı kesiciler) genellikle ağrıyı tedavi etmek için kullanılır.
GnRH analogları gibi hormonal ilaçlar ve kontraseptif (doğum kontrol) yöntemleri de ağrıyı kontrol etmeye yardımcı olabilir. Bu yöntemler şunları içerir:
Haplar
hormonal rahim içi araçlar (RİA)
vajinal halkalar
implantlar
enjeksiyonlar
yamalar…)Kaynak Dünya Sağlık Örgütü (DSÖ)
Çikolata Kistleri Nelerdir?
Çikolata kistleri, tipik olarak yumurtalıkların derinliklerinde oluşan kanserli olmayan, sıvı dolu kistlerdir. Adlarını, erimiş çikolataya benzeyen kahverengi, katran benzeri görünümlerinden alırlar. Ayrıca yumurtalık endometriomaları olarak da adlandırılırlar…)Renk, eski adet kanından ve kistin boşluğunu dolduran dokudan gelir. Bir çikolata kisti yumurtalıklardan birini veya her ikisini birden etkileyebilir ve birden fazla veya tekil olarak ortaya çıkabilir…Kaynak Healthline Media Dr Valinda Nwadike, obstetrik ve jinekoloji konusunda uzmanlaşmış
Endometriozis Vakfı, Amerika Endometriozis Vakfı’na göre, çikolata kistleri endometriozisi olan kadınların yüzde 20 ila 40’ında görülür . Endometriozis , endometrium olarak bilinen rahmin astarının rahmin dışına, yumurtalıklara, fallop tüplerine ve üreme sisteminin diğer bölgelerine doğru büyüdüğü yaygın bir hastalıktır. Bu astarın aşırı büyümesi şiddetli ağrıya ve bazen kısırlığa neden olur …)Kaynak Healthline Media Dr Valinda Nwadike, obstetrik ve jinekoloji konusunda uzmanlaşmış
Semptomlar neler?
Çikolata kistleri bazı kadınlarda semptomlara neden olabilir. Diğer kadınlarda herhangi bir semptom görülmeyebilir. Kistin boyutu ayrıca semptomların şiddetini veya varlığını mutlaka etkilemez. Bu, küçük kisti olan bir kadının semptomlar yaşayabileceği anlamına gelirken, büyük olan birinin yaşamayabileceği anlamına gelir. Kistler 2 ila 20 santimetre (cm) arasında değişebilir.Semptomlar ortaya çıktığında, endometriozise benzerler.
Şunları içerebilirler:
Ağrılı, kramplı dönemler adet döngüsü ile ilgili olmayan pelvik ağrı düzensiz dönemler
seks sırasında ağrı..Kaynak Healthline Media Dr Valinda Nwadike, obstetrik ve jinekoloji konusunda uzmanlaşmış
Bazı kadınlarda kısırlık Bir çikolata kisti yırtılırsa, vücudun kistin bulunduğu tarafında şiddetli, ani karın ağrısına neden olabilir..) Kaynak Healthline Media Dr Valinda Nwadike, obstetrik ve jinekoloji konusunda uzmanlaşmış
Çikolata kistlerine ne sebep olur? Çikolata kistlerinin nasıl ve neden oluştuğuna dair pek çok tartışma var. Bir teori, endometriozisin bir sonucu olabileceğidir…)Kaynak Healthline Media Dr Valinda Nwadike, obstetrik ve jinekoloji konusunda uzmanlaşmış
Çikolata kistleri nasıl teşhis edilir?
Aşağıdaki durumlarda doktorunuz pelvik ultrason isteyebilir: pelvik muayene sırasında bir kist hissederler belirtilerinize dayanarak endometriozis olduğundan şüpheleniyorlar.
açıklanamayan kısırlık yaşıyorsunuz..)Kaynak Healthline Media Dr Valinda Nwadike, obstetrik ve jinekoloji konusunda uzmanlaşmış
Çikolata kistleri nasıl tedavi edilir?
Tedavi, aşağıdakiler de dahil olmak üzere çeşitli faktörlere bağlı olacaktır: yaşınız belirtilerin bir veya her iki yumurtalığın etkilenip etkilenmediği çocuk sahibi olmak isteyip istemediğini Kist küçükse ve semptom göstermiyorsa, doktorunuz izle ve bekle yaklaşımı önerebilir. Doğum kontrol hapı gibi yumurtlamayı engelleyen ilaçları da önerebilirler . Bu, ağrıyı kontrol etmeye ve kistlerin büyümesini yavaşlatmaya yardımcı olabilir, ancak onları iyileştiremez. ..)Kaynak Healthline Media Dr Valinda Nwadike, obstetrik ve jinekoloji konusunda uzmanlaşmış
Ek bilgi NOTU ; doğum Kontrol Hapları ve neden oldukları yan etkiler hakkında daha detaylı bilgiye kitabın konu başlığından ulaşa bilirsiniz
Yumurtalık sistektomisi adı verilen kistleri çıkarmak için ameliyat, genellikle aşağıdakilere sahip kadınlar için önerilir: ağrılı semptomlar 4 cm’den büyük kistler kanserli olabilen kistler (ancak 2006 tarihli bir inceleme , kistlerin yüzde 1’inden daha azının kanserli olduğunu tahmin ediyor) kısırlık Ameliyat genellikle laparoskop ile yapılır ..)Kaynak Healthline Media Dr Valinda Nwadike, obstetrik ve jinekoloji konusunda uzmanlaşmış
Ameliyatın doğurganlığa zarar verip vermediği veya doğurganlığa yardımcı olup olmadığı konusunda tartışmalıdır. Cerrah çok yetenekli olsa bile, kist ile birlikte sağlıklı yumurtalık dokusu da alınabilir. Bu yumurtalık fonksiyonunu olumsuz etkileyebilir. Bununla birlikte, bir çikolata kistinin üretebileceği iltihaplanma ve toksik ortam, doğurganlığa ameliyattan daha fazla zarar verebilir…)Kaynak Healthline Media Dr Valinda Nwadike, obstetrik ve jinekoloji konusunda uzmanlaşmış
Çikolata kistlerinin doğurganlık üzerindeki etkisi nedir?Çikolata kistleri sağlıklı yumurtalık dokusunu istila edebilir, zarar verebilir ve ele geçirebilir. Bu doğurganlık için ciddi bir tehdit olabilir. Bu kistlerin tedavisi zor olabilir ve onları kontrol etmek veya çıkarmak için kullanılan pelvik ameliyatlar yumurtalık yara izine ve doğurganlığın azalmasına neden olabilir..)2006 yılında yapılan bir araştırmaya göre , cerrahi olarak çıkarılan çikolata kistlerinin yaklaşık yüzde 30’u, özellikle büyük veya tıbbi olarak tedavi edildiyse geri dönecektir. Ameliyattan sonra hamile kalmak, tekrarlama riskini azaltabilir…)Kaynak Healthline Media Dr Valinda Nwadike, obstetrik ve jinekoloji konusunda uzmanlaşmış
Yumurtalık endometriomalarının tedavisi var mı?
Yumurtalık endometriomalarının tedavisi yoktur,..)Kaynak 2022 Cleveland Kliniği
Doktorlar, endometriozise veya yumurtalık endometriomalarına neyin neden olduğunu kesin olarak bilmiyorlar…)Kaynak 2022 Cleveland Kliniği
Yumurtalık endometriomaları veya “çikolata kistleri” adet kanıyla dolu kistlerdir. Bunlar, rahim dokusu rahim dışına çıktığında meydana gelen bir durum olan endometriozis belirtisidir..)Amerikan Üreme Tıbbı Derneği (ASRM), endometriozisin dört farklı evresini tanımlamıştır. Hangi aşamada olduğunuz, rahminizin dışında ne kadar endometriyal dokuya sahip olduğunuza, özelliklerine ve yumurtalık gibi bulunduğu organa ne kadar derine gömülü olduğuna bağlıdır. ..)Kaynak 2022 Cleveland Kliniği
Yumurtalık endometriyomunuz varsa,
Evre 3 veya 4’tesiniz.
Aşama 1: Az miktarda dokuya sahipsiniz,
çoğunlukla bulunduğu organda yüzey seviyesinde.
Aşama 2: Aşama 1’den daha fazla dokuya sahipsiniz ve bir kısmı gömülü.
Aşama 3: Küçük endometriomalar da dahil olmak üzere derinden gömülü çok sayıda dokuya sahipsiniz.
Aşama 4: Büyük endometriomalar da dahil olmak üzere derinden gömülü çok sayıda dokuya sahipsiniz…)Kaynak 2022 Cleveland Kliniği
Yumurtalık endometriomaları ne kadar yaygındır?
Adet gören kişilerin yaklaşık %10’unda endometriozis vardır ve endometriozisi olanların yaklaşık %17 ila 44’ünün yumurtalık endometriomaları olduğu tahmin edilmektedir…)Kaynak 2022 Cleveland Kliniği
Yumurtalık endometriomaları vücudumu nasıl etkiler?Pelvisinizde ağrı hissetmenize neden olabilir. Yumurtalık kanserine yakalanma riskinizi artırabilir. Hamile kalmanızı zorlaştırabilir…)Endometriozisin tedavisi olmadığından, yumurtalık endometrioma oluşumunu durdurmanın bir yolu yoktur…)Endometriozis veya endometriomaları önlemenin bir yolu yoktur...) Kaynak 2022 Cleveland Kliniği
Yumurtalık kistlerinin teşhisi
Bir doktor yumurtalık kistiniz olabileceğini düşünürse, muhtemelen vajinanızın içine yerleştirilmiş bir sonda kullanılarak gerçekleştirilen birultrason taramasına yönlendirileceksiniz…)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS )
Endometriozis tedavileri
Şu anda endometriozis için bir tedavi yok, ancak semptomları hafifletmeye yardımcı olabilecek tedaviler var…)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS )
Tedaviler şunları içerir: ağrı kesiciler ibuprofen ve parasetamol gibi
hormon ilaçları ve doğum kontrol hapları – kombine hap , doğum kontrol bandı , rahim içi sistem (IUS) ve gonadotropin salgılatıcı hormon (GnRH) analogları olarak adlandırılan ilaçlar dahil
endometriozis dokusunun yamalarını kesmek için ameliyat
Endometriozisden etkilenen organların bir kısmını veya tamamını çıkarmak için bir operasyon – örneğin rahmi çıkarmak için ameliyat (histerektomi)..)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS )
Endometriozis nedenleri Endometriozisin nedeni bilinmemektedir.Aşağıdakiler de dahil olmak üzere çeşitli teoriler öne sürülmüştür:..)Endometriozis tedavileri Şu anda endometriozis için bir tedavi yok, ancak semptomları hafifletmeye yardımcı olabilecek tedaviler var.Tedaviler şunları içerir: ağrı kesiciler…) Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS )
Endometriozisin tedavisi yoktur ve tedavisi zor olabilir. Tedavi semptomları hafifletmeyi amaçlar,…)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS
Tamamlayıcı tedaviler Geleneksel Çin tıbbının veya diğer Çin bitkisel ilaçlarının veya takviyelerinin endometriozis tedavisine yardımcı olabileceğine dair hiçbir kanıt yoktur…)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS
Endometriozis için hormon bazlı ana tedavilerden bazıları şunlardır:
kombine oral doğum kontrol hapı Rahim içi sistem (IUS) ,
kontraseptif enjeksiyon ,
implant ve progestojen hapları dahil progestojenler Kanıtlar, bu hormon tedavilerinin endometriozis tedavisinde eşit derecede etkili olduğunu, ancak farklı yan etkileri olduğunu göstermektedir...)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS
Endometriozis, 25 ila 40 yaş arasındaki Amerikalı kadınların yaklaşık yüzde 2 ila 10’unu etkiler…)
Endometriozis tanısında kullanılabilecek diğer tetkikler şunlardır: Ultrason : İç organların bir görüntüsünü oluşturmak için yüksek frekanslı ses dalgalarını kullanan bir tanısal görüntüleme tekniği BT taraması : Sıradan bir röntgende görünmeyebilecek anormallikleri tespit etmek için vücudun yatay veya eksenel görüntülerini (genellikle dilimler olarak adlandırılır) üretmek için X-ışınları ve bilgisayar teknolojisinin bir kombinasyonunu kullanan, girişimsel olmayan bir tanısal görüntüleme prosedürü MRI taraması : Bir iç organın veya yapının iki boyutlu bir görünümünü üreten invaziv olmayan bir prosedür Endometriozis Aşamaları
Amerikan Üreme Tıbbı Derneği tarafından endometriozis için bir evreleme veya sınıflandırma sistemi geliştirilmiştir. Aşamalar şu şekilde sınıflandırılır:..)Kaynak Johns Hopkins Üniversitesi, Johns Hopkins Hastanesi ve Johns Hopkins Sağlık Sistemi
Endometriozis, dünya genelinde üreme çağındaki kadın ve kız çocuklarının kabaca %10’unu (190 milyon) etkilemektedir..)Kaynak DSÖ Dünya sağlık Örgütü
Endometriozis, kadınlara ve topluma her hasta için yılda 30.000 dolara mal oluyor...)Kaç kadın var?
25-29 yaşlarındaki Avustralyalı kadınların yaklaşık %7’sinde ve 40-44 yaşlarındaki kadınların %11’inde endometriozis olması muhtemeldir, bu da dünya çapındaki her on kadından birinin tahminine benzer …)Dünya çapında kronik pelvik ağrı tahminleri, kadınların %5 ila %26’sı arasında değişmektedir. Yeni Zelanda’da , yaklaşık %25’tir ve Avustralya’da da benzer olması muhtemeldir ancak bu konuda güncel ve güvenilir istatistiklerden yoksunuz…)Kaynak The Conversation
Endometriozis yükü: Endometriozisli ve sevk merkezlerinde tedavi edilen kadınların yaşam maliyetleri ve kalitesi ..2012 SONUÇLAR
909 kadının veri analizi, kadın başına ortalama yıllık toplam maliyetin 9579 € olduğunu gösterdi (%95 güven aralığı 8559 €–10599 €). Kadın başına 6298 Euro’luk verimlilik kaybının maliyeti, kadın başına 3113 Euro’luk sağlık bakım maliyetlerinin iki katıydı. ..)Kaynak 2022 Oxford University Press
Endometriozis birleşik krallık ekonomik yük
Birleşik Krallık’ta üreme çağındaki her 10 kadından 1’inde endometriozis görülüyor. Dünya çapında kadınların %10’unda endometriozis var – bu dünya çapında 176 milyon .
Kısırlığı olan kadınlarda endometriozis prevalansı %30-50 kadar yüksektir.Endometriozis, Birleşik Krallık’ta en yaygın ikinci jinekolojik durumdur. ..)Kaynak .Endometriozis Birleşik Krallık
Endometriozis , diyabetten etkilenen benzer sayıda kadın olan 1,5 milyon kadını etkiler. Ortalama olarak semptomların başlangıcından itibaren tanı konması 8 yıl sürer. Endometriozis, İngiltere ekonomisine tedavi, iş kaybı ve sağlık bakım maliyetlerinde yılda 8,2 milyar sterline mal oluyor. Endometriozisin nedeni bilinmemektedir ve kesin bir tedavisi yoktur..) Kaynak .Endometriozis Birleşik Krallık
3 D ultrasonda Görülen Normal Çikolata kistine ait örnek görüntü
Kaynak 1 Medison.ru Kaynak 2 Medison.ru
NSAID türleri
NSAID’ler tabletler, kapsüller, fitiller (taba yerleştirilmiş kapsüller), kremler, jeller ve enjeksiyonlar olarak mevcuttur…)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS )
Bazıları eczanelerden reçetesiz satın alınabilirken, diğerlerinin reçeteye ihtiyacı vardır.
Ana NSAID türleri şunları içerir:
ibuprofen
Naproksen
Diklofenak
Selekoksib
Mefenamik asit
Etorikoksib
İndometasin
ağrı kesici aspirin (düşük doz aspirin normalde bir NSAID olarak kabul edilmez)
NSAID’ler bu isimler veya bir marka adı altında satılabilir veya reçete edilebilir…)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS )
Çikolata Kisti Endometriozis Tedavisinde kullanılan İlaçlara Özet bir bakış
HARVARD SAĞLIK BLOGU
FDA, NSAID’lerin kalp krizi ve inme riskini artırdığı uyarısını güçlendiriyor25 Haziran 2019 2005 yılında FDA , ibuprofen ve naproksen gibi steroid olmayan iltihap önleyici ilaçlar (NSAID’ler) almanın kalp krizi veya felç geçirme riskini artırdığı konusunda uyardı.Temmuz 2015’te FDA, bu uyarıyı daha da güçlendirmek için alışılmadık bir adım attı . Bu, NSAID’ler ve riskleri hakkında ek bilgileri gözden geçiren bir uzman panelinin tavsiyesi üzerine yapılmıştır. İbuprofen (Motrin, Advil) ve naproksen (Aleve) reçetesiz olarak bulunduğundan ve çok yaygın olarak kullanıldığından, ibuprofen uyarıları ve naproksen uyarılarının farkında olmak ve riski sınırlamak için adımlar atmak önemlidir…)Kaynak 2023, Harvard College Başkanı ve Üyeleri
Birçok kişi hafif ila orta şiddette ağrıyı hafifletmek için NSAID’leri alır. Bu ilaçlar, ağrının artrit veya atletik yaralanma gibi birincil olarak enflamasyondan kaynaklandığı durumlarda özellikle etkili olabilir. İbuprofen ve naproksen’i kendi başınıza satın alabilmenize rağmen, doktorlar genellikle selekoksib (Celebrex), diklofenak (Cataflam, Voltaren) ve diğer NSAID’ler için reçeteler yazarlar. Aspirin de bir NSAID’dir, ancak kalp krizi veya felç riski oluşturmaz. Aslında, aspirin yaygın olarak kalp krizlerini ve felçleri önlemek için kullanılır. Dolayısıyla bu uyarı kapsamında değildir…)Kaynak 2023, Harvard College Başkanı ve Üyeleri
NSAID’ler ayrıca kan basıncını yükseltebilir ve kalp yetmezliğine neden olabilir. Kalp krizi ve inme riski, COX-2 inhibitörü olarak adlandırılan bir NSAID türü olan rofecoxib (Vioxx) ile özel bir ün kazandı. Piyasada bulunduğu beş yıl boyunca ABD’de 140.000 kadar kalp krizine neden oldu (Vioxx 2004’te piyasadan kaldırıldı). Vioxx ile yaşanan üzücü deneyim, NSAID’lerin kardiyovasküler riski konusunda farkındalık yarattı ve riskin Vioxx ile sınırlı olmadığını, tüm NSAID’lerle ilişkili olduğunu gösteren daha ileri çalışmalara yol açtı.
FDA, aşağıdaki ibuprofen uyarılarını ve naproksen uyarılarını ve diğer NSAID’lerin benzer risklerini not etmiştir:..)Kaynak 2023, Harvard College Başkanı ve Üyeleri
Kısa süreli kullanımda bile kalp krizi ve inme riski artar ve risk, bir NSAID almaya başladıktan sonraki birkaç hafta içinde başlayabilir.
Risk, daha uzun süreler boyunca alınan yüksek doz NSAID’lerle artar.
Halihazırda kalp hastalığı olan kişiler için risk en fazladır, ancak kalp hastalığı olmayan kişiler bile risk altında olabilir…)Kaynak 2023, Harvard College Başkanı ve Üyeleri
FDA, Ağrı Kesicilerle İlgili Kalp Güvenliği Uyarılarını Güçlendiriyor
FDA, ibuprofen gibi ağrı kesiciler hakkındaki uyarılarını kalp krizi veya felç riskini artırdıklarını söyleyerek güçlendiriyor…)9 Temmuz 2015
Gıda ve İlaç İdaresi, ibuprofen gibi ağrı kesicilerin kalp krizi veya felç riskini artırdığını söyleyerek uyarılarını güçlendiriyor…)
“Kalp krizi veya felç riskine neden olabileceklerini söylerlerdi. FDA sözcüsü Eric Pahon, NBC News’e verdiği demeçte, şimdi bunların kalp krizi ve felç riskini artırdığını söylüyoruz…)Kaynak NBC news.com
Parasetamol : Asetaminofen
Asetaminofen, yüzlerce tezgah üstü (OTC) ve reçeteli ilaçta aktif bir bileşendir. Ağrı ve ateşi giderir. Asetaminofen ayrıca alerji, öksürük, soğuk algınlığı, grip ve uykusuzluğu tedavi eden ilaçlardaki diğer aktif bileşenlerle birleştirilebilir. Reçeteli ilaçlarda, orta ila şiddetli ağrıyı tedavi etmek için diğer aktif bileşenlerle birlikte asetaminofen bulunur. Asetaminofen, belirtilenden daha fazla kullanılırsa ciddi karaciğer hasarına neden olabilir. FDA, asetaminofen kullanırken tüketicilerin güvenliğini artırmak için harekete geçti…)Kaynak FDA Resmi bilgilendirme Bülteni ABD
FDA İlaç Güvenliği İletişimi: FDA, ağrı kesici/ateş düşürücü asetaminofen ile nadir fakat ciddi cilt reaksiyonları konusunda uyarıda bulunuyor..)Güvenlik Duyurusu
8-1-2013 ABD Gıda ve İlaç İdaresi (FDA), asetaminofenin nadir fakat ciddi cilt reaksiyonları riski ile ilişkili olduğu konusunda halkı bilgilendiriyor. Stevens-Johnson Sendromu (SJS), toksik epidermal nekroliz (TEN) ve akut jeneralize ekzantematöz püstüloz (AGEP) olarak bilinen bu cilt reaksiyonları ölümcül olabilir. Asetaminofen, ağrıyı tedavi etmek ve ateşi düşürmek için yaygın olarak kullanılan bir aktif maddedir; birçok reçeteli ve reçetesiz (OTC) üründe yer almaktadır. ..)Asetaminofen içeren ilaç ürünlerinin kullanımı ile ciltte kızarıklık, kızarıklık, kabarcıklar ve derinin üst yüzeyinde ayrılma meydana gelebilir. Bu reaksiyonlar, asetaminofen ilk kez kullanıldığında veya alınırken herhangi bir zamanda ortaya çıkabilir...)Kaynak FDA Resmi bilgilendirme Bülteni ABD
Ateş ve ağrı/vücut ağrılarını tedavi etmek için kullanılan diğer ilaçlar da (örn. steroidal olmayan iltihap giderici ilaçlar veya ibuprofen ve naproksen gibi NSAID’ler) ciddi cilt reaksiyonlarına neden olma riskini taşırlar ve bu durum daha önce uyarılar bölümünde açıklanmıştır. onların ilaç etiketleri…)Kaynak FDA Resmi bilgilendirme Bülteni ABD
FDA, yılda 450 ölüme rağmen parasetamolün erişilebilirliğini azaltamıyor..)
28 Eylül 2002
Danışma kurulu, birçok kombinasyon ürününde bulunan ilaca, aşırı dozda alındığında neden olabileceği kazara karaciğer hasarını azaltmak amacıyla bakıyordu. Amerika Birleşik Devletleri’nde parasetamol, zehir kontrol merkezlerine yılda 100.000’den fazla çağrının yanı sıra acil servislere 56.000 ziyaret, 26.000 hastaneye yatış ve 450 ölümle ilişkilidir...)
Geçen haftaki duruşmada, zaman zaman kafa karıştıran, belirsiz ve muğlak müzakerelerle geçen sekiz saatten sonra, FDA danışma komitesi basitçe etiketlemede değişiklikler ve parasetamol (Birleşik Devletler’de Tylenol olarak pazarlanmaktadır)Kaynak BMJ Publishing Group NCBI Ulusal Tıp Kütüphanesi ABD
Birleşik Krallık’taki reformlar ayrıca parasetamol ve parasetamol bileşikleri içeren tabletlerin yıllık satışlarının 123 milyardan 84 milyara önemli ölçüde düşmesine yol açtı…)
Geçen haftaki iki günlük duruşmaya 200’den fazla kişi katıldı. İlk önce parasetamol, ardından aspirin ve non-steroidal antiinflamatuar ilaçlar üzerinde odaklanıldı ve Amerika Birleşik Devletleri’nde her yıl gastrointestinal kanama nedeniyle 16.000’den fazla ölümle ilişkili olduğu söyleniyor. ..)Kaynak BMJ Publishing Group NCBI Ulusal Tıp Kütüphanesi ABD
Parasetamolden kaynaklanan karaciğer hasarı nadir olsa da etkileri yıkıcı olabilir. Bayan Kate Trunk, komite toplantısında, 23 yaşındaki sağlıklı oğlu Marcus’un yanlışlıkla aynı ilacı içeren birkaç ürünü yanlışlıkla aldığı için aşırı dozdan öldüğünü söyledi. “Ölüm kabul edilebilir bir yan etki değil” dedi…)Kaynak BMJ Publishing Group NCBI Ulusal Tıp Kütüphanesi ABD
ABD Gıda ve İlaç İdaresi’nden alınan gizli belgeler, ajansın ilaç endüstrisini gücendirmekten kaçınmak için ağrı kesicilerin neden olduğu aşırı dozları azaltmak için zorlu yeni önlemler tartışmasından kaçındığını gösteriyor. Ray Moynihan, Washington, DC’den bildiriyor
Gıda ve İlaç İdaresi’nin İlaç Güvenliği Ofisi personeli, Amerika Birleşik Devletleri’nin, her iki ülkede de bir endişe olan aşırı dozdan ölümlerin sayısını azaltmak için Birleşik Krallık’ın halkın parasetamole erişim kolaylığını azaltma politikasını izlemeyi düşünmesini istedi…)Kaynak BMJ Publishing Group NCBI Ulusal Tıp Kütüphanesi ABD
Hormonal Doğum Kontrolünün Riskleri
Hormonal doğum kontrolünün bazı biçimleri aşağıdakiler gibi sağlık risklerine neden olabilir:
Kan pıhtıları: Sigara içen , 35 yaşın üzerinde olan veya kalp hastalığı veya pıhtılaşma bozukluğu öyküsü olan kişiler , östrojen içeren kombine doğum kontrol hapları alırlarsa kan pıhtılaşması gelişme riski artabilir. Bacaklarda, karında, akciğerlerde, gözlerde, kalpte veya beyinde kan pıhtıları gelişebilir. ..)Kaynak Verywell Mind, Dotdash Meredith yayıncılık ailesi
Yüksek tansiyon: Bazı hormonal doğum kontrol biçimleri yüksek tansiyona neden olabilir, bu nedenle sağlık hizmeti sağlayıcıları genellikle doğum kontrolünü reçete etmeden önce kişinin tansiyonunu kontrol eder.
Kalp krizi: Kalpteki bir kan pıhtısı kalp krizine yol açabilir.
İnme: Beyindeki bir kan pıhtısı felce yol açabilir …)Kaynak Verywell Mind, Dotdash Meredith yayıncılık ailesi
Derin ven trombozu (DVT): Bacaklardaki bir kan pıhtısı DVT’ye neden olabilir.
Meme ve rahim ağzı kanseri: Hormonal doğum kontrolü, kişinin meme ve rahim ağzı kanseri geliştirme riskini biraz artırabilir.
Karaciğer tümörleri: Nadir durumlarda, hormonal doğum kontrolüne devam etmek karaciğerde iyi huylu tümörlerin oluşmasına neden olabilir.
Safra kesesi taşları: Ailesinde safra taşı hastalığı öyküsü olan kişiler, hormonal doğum kontrolüne gittiklerinde safra kesesi taşlarının gelişimini hızlandırabilirler…)Kaynak Verywell Mind, Dotdash Meredith yayıncılık ailesi
Doğum Kontrol Yöntemleri ve Kan Pıhtılaşma Riski
Amy Rushlow’un yazdığı 09 Mart 2023 tarihinde Dr. Murtaza Cassoobhoy tarafından Tıbbi Olarak İncelendi..)Kaynak © 2005 – 2023 WebMD LLC
Doğum kontrol haplarının kan pıhtılaşmasına neden olabileceğini duymuş olabilirsiniz . Oral kontraseptifler Amerika Birleşik Devletleri’nde en yaygın doğum kontrolü türü olduğundan, bu şok edici görünebilir .Gerçek şu ki, bazı doğum kontrol türleri – ama hepsi değil – pıhtılaşma problemleriyle bağlantılıdır. Ve bunlardan bazıları şansınızı diğerlerinden daha fazla artırır…)Kaynak © 2005 – 2023 WebMD LLC
Kombinasyon Oral Kontraseptifler
Hap olarak da bilinir. Bu doğum kontrol hapları hem östrojen hem de progestin içerir . Hapın pek çok formu mevcuttur ve her hormondan farklı miktarlarda bulunabilirler .Çalışmalar, bu tür doğum kontrolünün kan pıhtılaşması olasılığınızı artırdığını gösteriyor. Doğum kontrolü kullanmayan kadınlara göre hap alan kadınlar arasında pıhtılaşma olasılığı iki ila altı kat daha fazladır ...)Kaynak © 2005 – 2023 WebMD LLC
Arka plan
Kombine oral kontraseptif haplar piyasaya sürüldüklerinden beri en popüler doğum kontrol yöntemlerinden biri haline geldi. Bu haplar östrojen ve progestagen olmak üzere iki tür kadınlık hormonu içerir. Doğru kullanıldığında, başarısızlık oranı (yani istenmeyen gebelik oluşumu), yılda 100 kadında birin altındadır. Güvenilirliklerine rağmen, oral kontraseptif hapların bir arterde kan pıhtılaşması, yani arteriyel tromboz (kalp krizi veya inme) riskini artırdığı bulunmuştur. Genç kadınlarda arteriyel tromboz nadir olduğundan ve birçok oral kontraseptif hap türü bulunduğundan, riskin boyutu belirsizdir. Ayrıca, farklı progestagen türlerinin veya farklı östrojen dozlarının arteriyel tromboz riski üzerindeki etkisi bilinmemektedir…)Kaynak Cochrane, Fransa ( dünyanın dört bir yanından yaklaşık 30.000 gönüllü uzmana sahiptir.)
Çoklu Sistem Atrofisi ( MSA )
Soyut
Çoklu sistem atrofisi (MSA), hastalığın ilerlemesini yavaşlatan veya durduran etkili bir tedavisi olmayan nadir bir nörodejeneratif hastalıktır. ..)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Herhangi bir kombinasyonda zayıf levodopa yanıtlı Parkinsonizm, serebellar ataksi, piramidal belirtiler ve otonomik başarısızlık ile karakterizedir. Mevcut terapötik stratejiler, öncelikle dopamin replasmanına ve otonomik başarısızlığın iyileştirilmesine dayanmaktadır. Bununla birlikte, semptomatik yönetim hayal kırıklığı yaratmaya devam ediyor ve henüz küratif bir tedavi mevcut değil…) Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Tedaviler gerektiği gibi işe yaramıyor . Levodopa adı verilen bir ilaç, Parkinson hastalığı için ana tedavi seçeneğidir. Buna karşılık, MSA levodopaya da yanıt vermez. Bu, sağlık hizmeti sağlayıcılarının bir kişinin Parkinson hastalığı yerine MSA hastası olduğunu anlamalarının genellikle önemli bir yoludur…)Kaynak © 2025 Cleveland Clinic
Giriiş
Çoklu sistem atrofisi (MSA), Parkinson hastalığına (PD) göre daha ciddi sakatlığa ve yaşam kalitesinde bozulmaya yol açan ilerleyici bir nörodejeneratif hastalıktır..)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Çoklu sistem atrofisi, beyninizin bazı bölümlerinin bozulmasına neden olan dejeneratif bir beyin hastalığıdır. Bu durum, hareket etme şeklinizi ve vücudunuzun solunum, sindirim ve kan basıncı gibi otomatik süreçlerini bozar. Bu hastalık genellikle 10 yıl içinde ölümcüldür, ancak şiddetine bağlı olarak daha kısa veya daha uzun bir yaşam beklentisi olabilir..)Kaynak © 2025 Cleveland Clinic
Genel Bakış
Çoklu sistem atrofisi nedir?
Çoklu sistem atrofisi (MSA), beynin belirli bölgelerinin bozulmasına neden olan nadir bir nörolojik hastalıktır. Zamanla, bu durum söz konusu beyin bölgelerinin yönettiği yetenek ve işlevleri bozar. Bu hastalık nihayetinde ölümcüldür…)Kaynak © 2025 Cleveland Clinic
MSA, üç eski hastalık adının özelliklerini birleştiren yeni bir terimdir. Bu hastalıklar şunlardır:
Shy-Drager sendromu.
Sporadık olivopontoserebellar atrofi .
Striatonigral dejenerasyon.
Uzmanlar, yukarıdaki durumların birçok ortak özelliği olduğunu fark ettikten sonra çoklu sistem atrofisi adını ortaya attılar. Belirtiler, etkilenen beyin bölgelerine bağlı olduğundan, belirtiler farklı biçimlerde ve kombinasyonlarda olabilir…)Kaynak © 2025 Cleveland Clinic
Belirtiler ve Nedenler
Çoklu sistem atrofisinin belirtileri nelerdir?
MSA’nın bazı belirtileri hastalığın her iki türünde de ortakken, diğerleri kişinin sahip olduğu MSA türüne özgüdür. Her iki MSA türündeki ortak belirtiler, farklı otonomik disfonksiyon türleridir. Bu, vücudunuzun süreçleri otomatik olarak yürütme yeteneğinin olması gerektiği gibi çalışmadığı anlamına gelir…)Kaynak © 2025 Cleveland Clinic
Otonomik disfonksiyon belirtileri şunlardır:
Ortostatik hipotansiyon .
Mesanenizi kontrol etmekte zorluk çekmeniz, bu da istemeden idrar yapmanıza ( idrar kaçırma ) ve bağırsaklarınızı kontrol etmekte zorluk çekmeniz, bu da istemeden kaka yapmanıza ( dışkı kaçırma ) neden olur.
Penisi olan kişilerde görülen ereksiyon bozukluğu da dahil olmak üzere cinsel işlev bozukluğu.
Hızlı göz hareketi (REM) uyku davranış bozukluğu, Parkinson hastalığındaki uyku sorunlarına benzer .
Terlemenin azalması (anhidroz) .
Görme sorunları.
Ağız kuruluğu .
Uyku apnesi .
Sindirimin yavaşlaması ve kabızlık …)Kaynak © 2025 Cleveland Clinic
MSA’nın otonomik semptomlarının çoğu, motor (hareketle ilgili) semptomlardan aylar hatta yıllar önce ortaya çıkar. Bu durum, MSA vakalarının %20 ila %75’inde görülür.
Bilişsel ve duygusal semptomlar
MSA vakalarının yaklaşık üçte birinde, kişiler düşünme ve konsantre olma becerilerinde ve duygularını kontrol etmede bozulmalar yaşarlar. Bu durum genellikle aşağıdaki gibi ruh sağlığı sorunlarına yol açar:
Endişe .
Depresyon .
Duygusal dengesizlik, duruma uymayan ağlamalara veya gülmelere yol açar.
Panik ataklar .
Kendine zarar verme veya intihar düşünceleri …)Kaynak © 2025 Cleveland Clinic
Tanı ve Testler
Çoklu sistem atrofisi nasıl teşhis edilir?
MSA’yı kesin olarak doğrulamanın tek bir yolu vardır: Kişi öldükten sonra beyin dokusunu analiz etmek. Bunun nedeni, kişi hayattayken beynin belirli bölgelerinde alfa-sinüklein birikimini tespit etmenin imkansız olmasıdır…)Kaynak © 2025 Cleveland Clinic
Yönetim ve Tedavi
Çoklu sistem atrofisi nasıl tedavi edilir ve bir çaresi var mıdır?
Şu anda MSA’nın kesin bir tedavisi yoktur.Bunun yerine, tedaviler neredeyse her zaman semptomların mümkün olduğunca uzun süre sorun oluşturmasını engellemeye odaklanır. MSA semptomları için olası tedaviler, özellikle kişinin sahip olduğu semptomlar ve bunların şiddeti olmak üzere birçok faktöre bağlıdır..)Kaynak © 2025 Cleveland Clinic
Çoklu sistem atrofisine ne sebep olur?
Uzmanlar MSA’nın tam olarak neden ortaya çıktığını bilmiyorlar.Ancak, beyninizin çeşitli bölgelerinde birikebilen belirli bir protein olan α-sinüklein (alfa si-nükle-in) ile ilgili olduğundan şüpheleniyorlar. Uzmanlar, aynı proteinin Parkinson hastalığının gelişiminde önemli bir rol oynadığından şüpheleniyor…)Kaynak © 2025 Cleveland Clinic
MSA ne kadar sürer?
MSA, kişinin hayatının geri kalanında devam eden kalıcı bir rahatsızlıktır. Bu rahatsızlığın ortalama sağ kalım süresi altı ila 10 yıldır. Daha hafif vakalarda, kişiler 15 yıla kadar hayatta kalabilirler. Ancak, çok ağır vakalarda sağ kalım süresi çok daha kısa olabilir. Bu vakalar genellikle aşağıdaki belirti ve karakteristikleri içerir:..)Kaynak © 2025 Cleveland Clinic
Genetik faktörler
Çoklu sistem atrofisi klasik anlamda kalıtsal bir hastalık değildir, ancak araştırmalar genetik bir yatkınlığın varlığını düşündürmektedir. Bazı hastalarda, α-sinükleini kodlayan SNCA geninde anormal proteinin birikmesine katkıda bulunabilecek polimorfizmler bulunmuştur. Genomik çalışmalar ayrıca MSA ile mitokondriyal metabolizma ve proteolitik sistemle ilgili genlerdeki mutasyonlar arasında bir bağlantı olduğunu göstermiştir. Asya popülasyonlarında, koenzim Q10 üretimiyle ilişkili bir gen olan COQ2’deki polimorfizmlerle bir bağlantı bulunmuş ve bu da patogenezde mitokondriyal işlev bozukluğunun olası bir rolü olduğunu düşündürmektedir.
Otonomik düzenlemenin bozulması ve nöronal ölüm
Çoklu sistem atrofisi (MSA), substantia nigra, lokus ceruleus, putamen, serebellum ve omurilik dahil olmak üzere otonomik işlevlerden sorumlu yapıların ciddi şekilde hasar görmesiyle karakterizedir. Bu yapıların hasar görmesi, özellikle dopamin, norepinefrin ve asetilkolin olmak üzere nörotransmitterlerin dengesizliğine yol açar ve bu da semptomların çeşitliliğini açıklar…)Kaynak Telif Hakkı © 2024 Tel Aviv Tıp Merkezi
Çevresel faktörler
Kesin bir kanıt bulunmamakla birlikte, bazı çevresel faktörlerin çoklu sistem atrofisi geliştirme riskini artırabileceği düşünülmektedir. Bunlar arasında toksinlere maruz kalma (pestisitler, herbisitler ve ağır metaller), özellikle genetik yatkınlıkla birleştiğinde sinir hücreleri üzerinde olumsuz etki yaratabilir...)Kaynak Telif Hakkı © 2024 Tel Aviv Tıp Merkezi
Çölyak Hastalığı
Çölyak hastalığının tedavisi yoktur– ancak çoğu insan için sıkı bir glütensiz diyet uygulamak, semptomları yönetmeye ve bağırsak iyileşmesini desteklemeye yardımcı olabilir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Çölyak hastalığını yönetmenin tek yolu katı, ömür boyu glutensiz bir diyettir...)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma
Çölyak hastalığının tedavisi nedir?
Çölyak hastalığınız varsa, glüten yemeyi bırakmalısınız. ..) Hayatınızın geri kalanında gluten yememelisiniz…)Kaynak 2023 Johns Hopkins Üniversitesi, Johns Hopkins Hastanesi ve Johns Hopkins Sağlık Sistemi
Çölyak hastalığının tedavisi – glüten yemeyi bırakın – kulağa basit geliyor ama kolay değil...)Kaynak 2023, Harvard College Başkanı ve Üyeleri
Nedenler ,Çölyak hastalığının kesin nedeni bilinmemektedir. Bağırsakların astarı, bağırsağın açıklığına doğru çıkıntı yapan villus adı verilen küçük alanlara sahiptir. Bu yapılar besinleri emmeye yardımcı olur…)Kaynak Penn Tıp, Philadelphia, PA © 2023, Pennsylvania Üniversitesi Mütevelli Heyeti
Çölyak hastalığı, ekmek, makarna, tahıl gevreği ve bisküvi gibi gıdalarda bulunan glüten proteinine anormal bir bağışıklık sistemi reaksiyonundan kaynaklanır .
Bağışıklık sisteminin sağlıklı hücreleri ve maddeleri zararlı olanlar için yanlış yaptığı ve bunlara karşı antikorlar ürettiği (antikorlar genellikle bakteri ve virüslerle savaşır) otoimmün bir durumdur…)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS)
Çölyak hastalığı ne kadar yaygındır?
Çölyak hastalığı yaklaşık 133 kişiden 1’inde görülür.
Çölyak hastalığına ne sebep olur?
Çölyak hastalığının kesin nedeni bilinmemekle birlikte bilim adamları bunun bir otoimmün bozukluk olduğunu, ailelerden geçtiğini ve viral bir enfeksiyon, hamilelik ve doğum gibi bazı çevresel faktörlerin zaten risk altında olan bir kişide hastalığı tetikleyebileceğini biliyorlar...)Kaynak 1998-2023 Genç Erkek Sağlığı, Boston Çocuk Hastanesi.
Çölyak hastalığı ne kadar yaygındır?
Çölyak hastalığı olan birçok kişiye teşhis konmamıştır. Ancak uzmanlar, Amerika Birleşik Devletleri’nde yaklaşık 2 milyon insanın çölyak hastalığına sahip olduğunu ve dünyadaki insanların yaklaşık yüzde 1’inin çölyak hastalığına sahip olduğunu tahmin ediyor..)Kaynak Ulusal Diyabet ve Sindirim ve Böbrek Hastalıkları Enstitüsü (NIDDK) ABD
Çölyak hastalığı olan kişilerin başka hangi sağlık sorunları vardır?
Uzmanlar, bazı kişilerin hem çölyak hastalığına hem de bağışıklık sistemiyle ilgili diğer rahatsızlıklara sahip olduğunu bulmuşlardır. Bu bozukluklar şunları içerir:
Tip 1 diyabet
Hashimoto hastalığı ,
Graves hastalığı ,
Addison hastalığı ve
birincil hiperparatiroidizm gibi tiroid hastalıkları
seçici immünoglobulin A (IgA) eksikliği, vücudunuzun enfeksiyonlarla savaşan bir antikor olan çok az IgA ürettiği veya hiç üretmediği bir durum
Sjögren sendromu gibi romatizmal hastalıklar
otoimmün hepatit ,
primer sklerozan kolanjit ve
primer biliyer kolanjit gibi karaciğer hastalıkları..)Kaynak Ulusal Diyabet ve Sindirim ve Böbrek Hastalıkları Enstitüsü (NIDDK) ABD
Çölyak hastalığının insidansı , dünya çapında 100.000 kişide yaklaşık 10-13’tür..)
Çölyak hastalığının insidansı yıllar içinde artmaktadır. Bu , hafif hastalık vakalarında daha doğru sonuçlara ve erken tanıya yol açan serolojik tarama kullanımının artmasıyla ilişkilendirilebilir . Yıllar boyunca çölyak hastalığı insidansında genel bir eğilim aşağıdaki gibidir: Kaynak wikidoc
1950’de çölyak hastalığı insidansının dünya çapında 100.000 kişide 1 vaka olduğu tahmin ediliyordu.
1960-1980’de, çölyak hastalığı insidansının dünya çapında 100.000 kişi başına 2 vaka olduğu tahmin ediliyordu.
1990 yılında, çölyak hastalığı insidansının dünya çapında 100.000 kişi başına 3-5 vaka olduğu tahmin ediliyordu.
2000 yılında, çölyak hastalığı insidansının dünya çapında 100.000 kişi başına 9 vaka olduğu tahmin ediliyordu...)Kaynak wikidoc
Çölyak oranı en yüksek ülke hangisidir?
30 ila 64 yaş arasındaki yetişkinlerin tahmini yüzde 2,4’ü ve çölyak hastalığı teşhisi konan 99 çocuktan biri ile Finlandiya , aynı zamanda batı dünyasında otoimmün durumun en yüksek insidansı rekorunu elinde tutuyor..30 ila 64 yaş arasındaki yetişkinlerin tahmini yüzde 2,4’ü ve çölyak hastalığı teşhisi konan 99 çocuktan biri ile Finlandiya, aynı zamanda batı dünyasında otoimmün durumun en yüksek insidansı rekorunu elinde tutuyor…)Kaynak Copyright 2023 AGW Media Inc
Çölyak hastalığı durumunda, bağışıklık sisteminiz gliadin adı verilen glüteni oluşturan maddelerden birini vücut için bir tehdit olarak algılar. Üretilen antikorlar bağırsağınızın yüzeyinin iltihaplanmasına (kırmızı ve şişmesine) neden olur.
Bağırsak yüzeyi genellikle villus adı verilen milyonlarca küçük tüp şeklindeki oluşumla kaplıdır. Villi bağırsağınızın yüzey alanını arttırır ve yiyecekleri daha etkili bir şekilde sindirmesine yardımcı olur.Bununla birlikte, çölyak hastalığında, bağırsak astarındaki hasar ve iltihaplanma villusları düzleştirir ve sindirime yardımcı olma yeteneklerini azaltır.
Sonuç olarak, bağırsaklarınız yiyeceklerinizdeki besinleri sindiremez ve bu da çölyak hastalığının semptomlarına neden olur ...)Kaynak Birleşik Krallık Ulusal Sağlık Hizmeti ( NHS)
Çocuklarda malabsorpsiyon, yetişkinlerde görülen semptomlara neden olmasının yanı sıra büyüme ve gelişmeyi de etkileyebilir. çölyak hastalığı veya glütene duyarlı enteropati olarak adlandırılan çölyak hastalığı, buğday, arpa ve çavdarda bulunan bir protein olan glüteni yemeye karşı bir bağışıklık tepkisidir.Çölyak hastalığınız varsa, glüten yemek ince bağırsağınızda bir bağışıklık tepkisini tetikler. Zamanla, bu reaksiyon ince bağırsağınızın iç yüzeyine zarar verir ve bazı besinleri emmesini engeller (malabsorpsiyon). Bağırsak hasarı sıklıkla ishale, yorgunluğa, kilo kaybına, şişkinliğe ve kansızlığa neden olur ve ciddi komplikasyonlara yol açabilir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Belirtiler
Çölyak hastalığının belirtileri ve semptomları büyük ölçüde değişebilir ve çocuklarda ve yetişkinlerde farklılık gösterebilir. Yetişkinler için sindirim belirtileri ve semptomları şunları içerir:
İshal
Tükenmişlik
Kilo kaybı
Şişkinlik ve gaz
Karın ağrısı
Mide bulantısı ve kusma
Kabızlık..)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Bununla birlikte, çölyak hastalığı olan yetişkinlerin yarısından fazlasında, aşağıdakiler dahil olmak üzere, sindirim sistemi ile ilgili olmayan belirti ve semptomlar vardır:
Anemi, genellikle demir eksikliğinden
Kemik yoğunluğunun kaybı (osteoporoz) veya kemiğin yumuşaması (osteomalazi)
Kaşıntılı, kabarcıklı deri döküntüsü (dermatitis herpetiformis)
ağız ülserleri
Baş ağrısı ve yorgunluk
Ayaklarda ve ellerde uyuşma ve karıncalanma dahil olmak üzere sinir sistemi yaralanması, olası denge sorunları ve bilişsel bozukluk
Eklem ağrısı
Dalağın azalan işlevi (hiposplenizm)
Çocuklar..)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Çölyak hastalığı olan çocukların sindirim sorunları yaşama olasılığı yetişkinlerden daha fazladır, örneğin:
Mide bulantısı ve kusma
Kronik ishal
Şişmiş göbek
Kabızlık
Gaz
Soluk, kötü kokulu dışkı
Besinlerin emilememesi şunlara neden olabilir:
Bebeklerde gelişme geriliği
Diş minesinde hasar
Kilo kaybı
Anemi
sinirlilik
kısa boy
Gecikmiş ergenlik
Dikkat eksikliği/hiperaktivite bozukluğu (DEHB), öğrenme güçlükleri, baş ağrıları, kas koordinasyon eksikliği ve nöbetler gibi nörolojik semptomlar..) Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Dermatit herpetiformis
Gluten intoleransı, bu kaşıntılı, kabarcıklı cilt hastalığına neden olabilir. Döküntü genellikle dirsekler, dizler, gövde, kafa derisi ve kalçalarda görülür. Bu durum genellikle çölyak hastalığı ile aynı olan ince bağırsağın iç yüzeyindeki değişikliklerle ilişkilendirilir, ancak cilt durumu sindirim semptomlarına neden olmayabilir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Nedenler
Genleriniz glüten içeren yiyecekler ve diğer faktörlerle birleştiğinde çölyak hastalığına katkıda bulunabilir, ancak kesin nedeni bilinmemektedir.Bebek besleme uygulamaları, gastrointestinal enfeksiyonlar ve bağırsak bakterileri de katkıda bulunabilir. Bazen çölyak hastalığı ameliyat, hamilelik, doğum, viral enfeksiyon veya şiddetli duygusal stres sonrasında aktif hale gelir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Vücudun bağışıklık sistemi gıdadaki glütene aşırı tepki verdiğinde, reaksiyon ince bağırsağı kaplayan küçük, tüy benzeri çıkıntılara (villus) zarar verir. Villi, yediğiniz yiyeceklerden vitaminleri, mineralleri ve diğer besinleri emer. Villuslarınız hasar görürse, ne kadar yerseniz yiyin yeterli besin alamazsınız…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Risk faktörleri
Çölyak hastalığı, aşağıdakilere sahip kişilerde daha yaygın olma eğilimindedir:
Çölyak hastalığı veya dermatitis herpetiformis olan bir aile üyesi
Tip 1 diyabet
Down sendromu veya Turner sendromu
Otoimmün tiroid hastalığı
Mikroskobik kolit (lenfositik veya kollajen kolit)
Addison hastalığı..)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Komplikasyonlar
Tedavi edilmeyen çölyak hastalığı şunlara neden olabilir:
yetersiz beslenme Bu, ince bağırsağınız yeterli besinleri ememezse oluşur. Yetersiz beslenme kansızlığa ve kilo kaybına neden olabilir. Çocuklarda yetersiz beslenme yavaş büyümeye ve boy kısalığına neden olabilir.
Kemik zayıflaması Kalsiyum ve D vitamini malabsorpsiyonu, çocuklarda kemiğin yumuşamasına (osteomalazi veya raşitizm) ve yetişkinlerde kemik yoğunluğu kaybına (osteopeni veya osteoporoz) yol açabilir.
Kısırlık ve düşük. Kalsiyum ve D vitamini malabsorpsiyonu üreme sorunlarına katkıda bulunabilir.
Laktoz intoleransı. İnce bağırsağınızın hasar görmesi, laktoz içeren süt ürünleri yedikten veya içtikten sonra karın ağrısına ve ishale neden olabilir. Bağırsaklarınız iyileştiğinde, süt ürünlerini tekrar tolere edebilirsiniz.
Kanser. Glutensiz bir diyet sürdürmeyen çölyak hastalığı olan kişilerde, bağırsak lenfoması ve ince bağırsak kanseri de dahil olmak üzere çeşitli kanser türlerini geliştirme riski daha yüksektir.
Sinir sistemi sorunları. Çölyak hastalığı olan bazı kişilerde nöbetler veya el ve ayak sinirlerinde hastalık (periferik nöropati) gibi sorunlar gelişebilir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Yanıt vermeyen çölyak hastalığı
Çölyak hastalığı olan bazı insanlar, glütensiz bir diyet olarak gördükleri şeye yanıt vermezler. Yanıt vermeyen çölyak hastalığı genellikle diyetin glüten ile kontaminasyonundan kaynaklanır. Bir diyetisyenle çalışmak, tüm glütenden nasıl kaçınacağınızı öğrenmenize yardımcı olabilir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Yanıt vermeyen çölyak hastalığı olan kişilerde şunlar olabilir:
İnce bağırsakta bakteri (aşırı bakteri üremesi)
mikroskobik kolit
Kötü pankreas fonksiyonu (pankreas yetmezliği)
Huzursuz bağırsak sendromu
Süt ürünlerinde bulunan şekeri (laktoz), sofra şekerini (sakaroz) veya bal ve meyvelerde bulunan bir şeker türünü (fruktoz) sindirmede zorluk
Dirençli çölyak hastalığı
Dirençli çölyak hastalığı
Nadir durumlarda, çölyak hastalığının bağırsak hasarı katı bir glütensiz diyete yanıt vermez. Bu, refrakter çölyak hastalığı olarak bilinir. Altı aydan bir yıla kadar glütensiz bir diyet uyguladıktan sonra hala belirti ve semptomlarınız varsa, semptomlarınız için başka açıklamalar aramak için daha fazla teste ihtiyacınız olabilir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Teşhis
Çölyak hastalığı olan birçok kişi, sahip olduklarını bilmiyor. İki kan testi teşhise yardımcı olabilir:
Seroloji testi, kanınızdaki antikorları arar. Belirli antikor proteinlerinin yüksek seviyeleri, glütene karşı bir bağışıklık reaksiyonunu gösterir.
Çölyak hastalığını dışlamak için insan lökosit antijenleri (HLA-DQ2 ve HLA-DQ8) için genetik testler kullanılabilir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Glutensiz bir diyet denemeden önce çölyak hastalığı için test edilmek önemlidir. Diyetinizden glüteni çıkarmak, kan testlerinin sonuçlarının normal görünmesine neden olabilir.
Bu testlerin sonuçları çölyak hastalığına işaret ediyorsa, doktorunuz muhtemelen aşağıdaki testlerden birini isteyecektir:
Endoskopi. Bu test, ağzınıza konulan ve boğazınızdan geçen (üst endoskopi) küçük bir kamera ile uzun bir tüp kullanır. Kamera, doktorunuzun ince bağırsağınızı görmesini ve villus hasarını analiz etmek için küçük bir doku örneği (biyopsi) almasını sağlar.
Kapsül endoskopisi. Bu test, tüm ince bağırsağınızın fotoğraflarını çekmek için küçük bir kablosuz kamera kullanır. Kamera, yuttuğunuz vitamin büyüklüğünde bir kapsülün içine oturur. Kapsül sindirim sisteminizden geçerken, kamera bir kayıt cihazına iletilen binlerce resim çeker.
Doktorunuz sizde dermatitis herpetiformis olduğundan şüphelenirse, mikroskop altında incelemek için küçük bir deri dokusu örneği alabilir (cilt biyopsisi).Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Tedavi
Çölyak hastalığını yönetmenin tek yolu katı, ömür boyu glutensiz bir diyettir. Buğdayın yanı sıra glüten içeren yiyecekler şunları içerir:Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Arpa
Bulgur
durum
Farina
Graham unu
Malt
Çavdar
İrmik
Kılçıksız (bir tür buğday)
tritikale
Çölyak hastalığı olan kişilerle çalışan bir diyetisyen, sağlıklı bir glütensiz diyet planlamanıza yardımcı olabilir. Diyetinizdeki az miktarda glüten bile belirti veya semptomlara neden olmasa bile zarar verebilir…)Kaynak © 1998-2023 Mayo Tıp Eğitimi ve Araştırma Vakfı (MFMER)
Çölyak hastalığı, gluten alımının ince bağırsakta hasara yol açtığı, genetik olarak yatkın kişilerde ortaya çıkan ciddi bir otoimmün hastalıktır. Dünya çapında 100 kişiden 1’ini etkilediği tahmin ediliyor, ancak yalnızca yaklaşık %30’u doğru şekilde teşhis ediliyor…)Kaynak Çölyak Hastalığı Vakfı
Tedavi
Şu anda, çölyak hastalığının tek tedavisi, katı bir glütensiz diyete ömür boyu bağlılıktır. ..)Kaynak Çölyak Hastalığı Vakfı
Uzun Vadeli Sağlık Etkileri
Çölyak hastalığı olan kişilerde koroner arter hastalığına yakalanma riski 2 kat, ince bağırsak kanserine yakalanma riski ise 4 kat fazladır.
Çölyak hastalığının tedavi yükü, son dönem böbrek hastalığı ile karşılaştırılabilir ve eş yükü, kanserli bir hastaya bakmakla karşılaştırılabilir.Tedavi edilmeyen çölyak hastalığı, tip 1 diyabet ve multipl skleroz (MS) gibi diğer otoimmün bozuklukların ve dermatitis herpetiformis (kaşıntılı deri döküntüsü), anemi, osteoporoz, kısırlık ve düşük, epilepsi gibi nörolojik durumlar dahil olmak üzere diğer birçok durumun gelişmesine yol açabilir. ve migren, boy kısalığı, kalp hastalığı ve bağırsak kanserleri…)Kaynak Çölyak Hastalığı Vakfı
Çölyak hastalığının belirtileri nelerdir?
Çölyak hastalığı insanları farklı şekillerde etkiler. Bazılarının çocukken semptomları vardır. Diğerleri sadece yetişkin olarak semptomlara sahiptir. Bazı kişilerde ishal ve karın (karın) ağrısı olur. Diğerleri karamsar veya depresif hissedebilir.Her kişinin belirtileri değişebilir. Çölyak hastalığının yaygın belirtileri şunlardır:..)Kaynak 2023 Johns Hopkins Üniversitesi, Johns Hopkins Hastanesi ve Johns Hopkins Sağlık Sistemi
Sürekli (kronik) ishal veya kabızlık
Kilo kaybı
Gaz
Soluk, kötü kokulu dışkı
Kendinizi yorgun hissetmenize neden olan açıklanamayan düşük kan sayımı (anemi)
Bacaklarda karıncalanma, uyuşma hissi
Kaçırılan adet dönemleri (çok fazla kilo kaybına bağlı)
Kısırlık
Erken osteoporoz veya kırıklar
Renk değiştiren veya minesini kaybeden dişler..)Kaynak 2023 Johns Hopkins Üniversitesi, Johns Hopkins Hastanesi ve Johns Hopkins Sağlık Sistemi
Çölyak hastalığı ağrılı olabilir. Bazı yaygın ağrı belirtileri şunlardır:
Sürekli geri gelen mide ağrısı veya şişmesi (şişkinlik)
Kas krampları veya kemik ağrısı
Eklemlerde ağrı
Ağrılı, kaşıntılı deri döküntüsü
Çölyak hastalığı olan çocuklar normal hızda büyümeyebilir.
Çölyak hastalığınız olabilir, ancak herhangi bir semptomunuz olmayabilir. Bunun nedeni, ince bağırsağınızın zarar görmemiş kısmının yine de yeterli miktarda besin alabilmesidir. Ancak yine de hastalığın sorunları için risk altında olabilirsiniz.Çölyak hastalığı belirtileri diğer sağlık sorunları gibi görünebilir. Emin olmak için daima sağlık uzmanınızı görün…)Kaynak 2023 Johns Hopkins Üniversitesi, Johns Hopkins Hastanesi ve Johns Hopkins Sağlık Sistemi
Çölyak hastalığı nasıl teşhis edilir?
Çölyak hastalığını teşhis etmek zor olabilir. Belirtileri, diğer sindirim sorunlarının belirtileri gibi görünebilir, örneğin:
Crohn hastalığı
Huzursuz bağırsak sendromu
Ülseratif kolit
Enfekte kolon (divertikülit)
Bağırsak enfeksiyonları
İnce bağırsakta aşırı bakteri üremesi
Çölyak hastalığınız olup olmadığını görmek için sağlık uzmanınız geçmiş sağlığınıza bakacak ve fizik muayene yapacaktır. Ayrıca aşağıdakiler gibi testler de yaptırabilirsiniz:
Kan tahlili. Bu, kanınızdaki glütene vermeniz gereken enfeksiyonla savaşan hücrelerin (antikorların) seviyesini kontrol etmek için yapılır. Çölyak hastalığı olan kişiler, bu hücrelerin normal seviyelerinden daha yüksektir. Bağışıklık sisteminiz bu hücreleri vücudun tehlike olarak algıladığı şeylerle (glüten gibi) savaşmaya yardımcı olur..)Kaynak 2023 Johns Hopkins Üniversitesi, Johns Hopkins Hastanesi ve Johns Hopkins Sağlık Sistemi
Biyopsi. Çölyak hastalığınız olup olmadığını anlamanın en doğru yolu budur. Villusta hasar olup olmadığını kontrol etmek için ince bağırsağınızdan bir doku örneği (biyopsi) alınır. Bunu yapmak için ağzınıza, midenize ve ince bağırsağınıza uzun, ince bir tüp (endoskop) yerleştirilir. Tüp içinden geçirilen aletler kullanılarak bir doku örneği alınır. Numune bir laboratuvarda kontrol edilir…)Kaynak 2023 Johns Hopkins Üniversitesi, Johns Hopkins Hastanesi ve Johns Hopkins Sağlık Sistemi
Ek bilgi
Sindirim Sistemi
Proton pompası inhibitörlerinin kullanımı ve buna bağlı çölyak hastalığı riski
Çölyak Hastalığı Merkezi, Tıp Bölümü, Columbia Üniversitesi Fizik Tedavi ve Cerrahlar Fakültesi, New York, NY, ABD Klinik Epidemiyoloji Birimi, Tıp Bölümü, Karolinska Üniversitesi Hastanesi ve Karolinska Enstitüsü, Stockholm, İsveç ,Gastroenteroloji Bölümü, Dahiliye Bölümü, VA Kuzey Teksas Sağlık Sistemi ve UT Güneybatı Tıp Merkezi, Dallas, TX, ABD,Örebro Üniversite Hastanesi, Pediatri Bölümü, İsveç Kaynak Telif Hakkı © 2025 Elsevier Inc.
Soyut
Arka plan
Çölyak hastalığının yaygınlığı ve asit salgısını engelleyen ilaçların kullanımı son yıllarda giderek artmaktadır.
Amaç
Antisekretuar ilaç maruziyeti ile çölyak hastalığının gelişimi arasındaki ilişkiyi araştırmak.
Yöntemler
Bu popülasyon tabanlı vaka kontrol çalışmasında, Temmuz 2005 ile Şubat 2008 tarihleri arasında İsveç’teki tüm patoloji bölümlerinde teşhis edilen çölyak hastalığı hastalarını belirledik. Hastalar yaş ve cinsiyete göre en fazla 5 kontrolle eşleştirildi. Tüm deneklerde daha önce proton pompası inhibitörleri ve histamin-2 reseptör antagonistleri reçete edilip edilmediğini belirledik. Bu reçeteler ile daha sonra çölyak hastalığı tanısı arasındaki ilişkiyi ölçmek için koşullu lojistik regresyon kullandık…)Çölyak Hastalığı Merkezi, Tıp Bölümü, Columbia Üniversitesi Fizik Tedavi ve Cerrahlar Fakültesi, New York, NY, ABD Klinik Epidemiyoloji Birimi, Tıp Bölümü, Karolinska Üniversitesi Hastanesi ve Karolinska Enstitüsü, Stockholm, İsveç ,Gastroenteroloji Bölümü, Dahiliye Bölümü, VA Kuzey Teksas Sağlık Sistemi ve UT Güneybatı Tıp Merkezi, Dallas, TX, ABD,Örebro Üniversite Hastanesi, Pediatri Bölümü, İsveç Kaynak Telif Hakkı © 2025 Elsevier Inc.
Sonuçlar
Daha önce proton pompası inhibitörü reçete edilmesi çölyak hastalığı ile güçlü bir şekilde ilişkiliydi (OR 4,79; %95 CI 4,17-5,51). Hem proton pompası inhibitörü hem de histamin-2 reseptör antagonisti reçete edilen hastalarda çölyak hastalığı riski (OR 5,96; %95 CI 3,58-9,91), yalnızca proton pompası inhibitörü reçete edilenlere (OR 4,91; %95 CI 4,26-5,66) veya yalnızca histamin-2 reseptör antagonisti reçete edilenlere (OR 4,16; %95 CI 2,89-5,99) göre daha yüksekti.
Sonuçlar
Antisekretuvar ilaçlara maruz kalma, daha sonra çölyak hastalığı tanısıyla ilişkilidir. Çölyak hastalığı tanısından önceki yılda reçeteli ilaçların çıkarılmasından sonra bile bu ilişkinin devam etmesi, nedensel bir ilişki olduğunu düşündürmektedir...)Çölyak Hastalığı Merkezi, Tıp Bölümü, Columbia Üniversitesi Fizik Tedavi ve Cerrahlar Fakültesi, New York, NY, ABD Klinik Epidemiyoloji Birimi, Tıp Bölümü, Karolinska Üniversitesi Hastanesi ve Karolinska Enstitüsü, Stockholm, İsveç ,Gastroenteroloji Bölümü, Dahiliye Bölümü, VA Kuzey Teksas Sağlık Sistemi ve UT Güneybatı Tıp Merkezi, Dallas, TX, ABD,Örebro Üniversite Hastanesi, Pediatri Bölümü, İsveç Kaynak Telif Hakkı © 2025 Elsevier Inc.
Giriiş
Çölyak hastalığı (ÇH), genetik olarak duyarlı bireylerde glüten alımıyla tetiklenen bir otoimmün hastalıktır ÇH yaygınlığı son yıllarda önemli ölçüde artmıştır ve ÇH serolojik belirteçleri için saklanan serum örneklerini inceleyen çalışmalar, bu artışın Batı ülkelerinde gerçek bir artışı yansıttığını ve yalnızca hekimler ve hastalar arasında hastalığın artan farkındalığından kaynaklanan bir artışı yansıtmadığını göstermiştir. Bu artışın bir açıklaması yoktur ve ÇH gelişimi için çevresel risk faktörleri büyük ölçüde bilinmemektedir. Amerika Birleşik Devletleri nüfusunun yaklaşık %40’ı insan lökosit antijeni alelleri DQ2 veya DQ8’i taşıdığı ve bu nedenle ÇH geliştirme riski altında olduğu için çevresel risk faktörlerinin belirlenmesi ÇH patogenezinin mekanizması hakkında bilgi sağlayacaktır. ÇH’nin her yaşta gelişebilmesine ve özellikle yetişkinlerde oranların artmasına rağmen, çevresel risk faktörleri üzerine yapılan çoğu çalışma yalnızca bebek maruziyetlerine ve çocukluk çağı teşhislerine odaklanmıştır ..)İkinci Kaynak : Telif Hakkı © 2025 Elsevier BV, Çölyak Hastalığı Merkezi, Tıp Bölümü, Columbia Üniversitesi Fizik Tedavi ve Cerrahlar Fakültesi, New York, NY, ABD Klinik Epidemiyoloji Birimi, Tıp Bölümü, Karolinska Üniversitesi Hastanesi ve Karolinska Enstitüsü, Stockholm, İsveç ,Gastroenteroloji Bölümü, Dahiliye Bölümü, VA Kuzey Teksas Sağlık Sistemi ve UT Güneybatı Tıp Merkezi, Dallas, TX, ABD,Örebro Üniversite Hastanesi, Pediatri Bölümü, İsveç Kaynak Telif Hakkı © 2025 Elsevier Inc.
Son birkaç on yılda CD sıklığı arttıkça, proton pompası inhibitörleri (PPI’ler) ve histamin 2-reseptör antagonistleri (H2RA’lar) gibi mide asidi salgısını baskılayan ilaçların kullanımı da artmıştır. ..)İkinci Kaynak : Telif Hakkı © 2025 Elsevier BV, Çölyak Hastalığı Merkezi, Tıp Bölümü, Columbia Üniversitesi Fizik Tedavi ve Cerrahlar Fakültesi, New York, NY, ABD Klinik Epidemiyoloji Birimi, Tıp Bölümü, Karolinska Üniversitesi Hastanesi ve Karolinska Enstitüsü, Stockholm, İsveç ,Gastroenteroloji Bölümü, Dahiliye Bölümü, VA Kuzey Teksas Sağlık Sistemi ve UT Güneybatı Tıp Merkezi, Dallas, TX, ABD,Örebro Üniversite Hastanesi, Pediatri Bölümü, İsveç Kaynak Telif Hakkı © 2025 Elsevier Inc.
2008 yılında menopoz sonrası kadınlar üzerinde yapılan bir kohort çalışmada, tüm deneklerin %18,9’u düzenli olarak PPI kullanmıştır . PPI’ler ve H2RA’ler, normalde asidik mide suyundaki pepsin proteinazlarının etkisiyle midede başlayan protein sindirimini etkileyebilir Gastrik pH’ı, pepsin aktivitesinin durduğu 4’ün çok üzerindeki seviyelere çıkararak, salgıyı azaltan ilaçlar, glüten de dahil olmak üzere gıda antijenlerinin peptik sindirimden kaçmasını sağlayabilir Ayrıca, PPI’ler mide mukozal geçirgenliğini artırır bu da gıda antijenlerinin emilimini ve immünolojik tepkiyi tetikleyen hücrelere maruz kalmalarını kolaylaştırabilir. Sebep-sonuç ilişkisi için bu makul mekanizmaya ve son yıllardaki paralel artışa rağmen, bildiğimiz kadarıyla antisekretuvar ilaçların kullanımı ile CD gelişimi arasındaki olası bağlantıyı ölçen bir çalışma yoktur…)İkinci Kaynak : Telif Hakkı © 2025 Elsevier BV, Çölyak Hastalığı Merkezi, Tıp Bölümü, Columbia Üniversitesi Fizik Tedavi ve Cerrahlar Fakültesi, New York, NY, ABD Klinik Epidemiyoloji Birimi, Tıp Bölümü, Karolinska Üniversitesi Hastanesi ve Karolinska Enstitüsü, Stockholm, İsveç ,Gastroenteroloji Bölümü, Dahiliye Bölümü, VA Kuzey Teksas Sağlık Sistemi ve UT Güneybatı Tıp Merkezi, Dallas, TX, ABD,Örebro Üniversite Hastanesi, Pediatri Bölümü, İsveç Kaynak Telif Hakkı © 2025 Elsevier Inc.
Ulusal ilaç reçete kayıtlarına bağlı nüfus tabanlı bir veritabanı kullanarak, histolojik olarak kanıtlanmış CD’li hastaların kontrollerden daha önce genel olarak antisekretuar ilaçlara ve özel olarak PPI’lara maruz kalma olasılığının daha yüksek olup olmadığını belirlemeyi amaçladık...)İkinci Kaynak : Telif Hakkı © 2025 Elsevier BV, Çölyak Hastalığı Merkezi, Tıp Bölümü, Columbia Üniversitesi Fizik Tedavi ve Cerrahlar Fakültesi, New York, NY, ABD Klinik Epidemiyoloji Birimi, Tıp Bölümü, Karolinska Üniversitesi Hastanesi ve Karolinska Enstitüsü, Stockholm, İsveç ,Gastroenteroloji Bölümü, Dahiliye Bölümü, VA Kuzey Teksas Sağlık Sistemi ve UT Güneybatı Tıp Merkezi, Dallas, TX, ABD,Örebro Üniversite Hastanesi, Pediatri Bölümü, İsveç Kaynak Telif Hakkı © 2025 Elsevier Inc.
Bebeklikte Asit Baskılanması ve Antibiyotik Kullanımı Çölyak Hastalığıyla İlişkilidir Pediatri 2023
Bağlantılar:Walter Reed Ulusal Askeri Tıp Merkezi, Pediatri Bölümü, Bethesda, MD; Sağlık Bilimleri Üniversitesi Üniformalı Hizmetler Pediatri Bölümü, Bethesda, MD. Pediatri Bölümü, Walter Reed Ulusal Askeri Tıp Merkezi, Bethesda, MD.
Pediatri Bölümü, Üniformalı Hizmetler Sağlık Bilimleri Üniversitesi, Bethesda, MD.
Walter Reed Ulusal Askeri Tıp Merkezi, Pediatri Bölümü, Bethesda, MD; Sağlık Bilimleri Üniversitesi Üniformalı Hizmetler Pediatri Bölümü, Bethesda, MD. Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Soyut
Amaç: Risk altındaki bazı bireylerde çölyak hastalığının (ÇH) neden geliştiğini araştırmak amacıyla, yaşamın ilk 6 ayında proton pompa inhibitörleri (PPI), histamin-2 reseptör antagonistleri (H2RA) ve antibiyotik reçeteleri ile erken çocukluk döneminde ÇH tanısı arasındaki ilişkiyi inceledik..)Bağlantılar:Walter Reed Ulusal Askeri Tıp Merkezi, Pediatri Bölümü, Bethesda, MD; Sağlık Bilimleri Üniversitesi Üniformalı Hizmetler Pediatri Bölümü, Bethesda, MD. Pediatri Bölümü, Walter Reed Ulusal Askeri Tıp Merkezi, Bethesda, MD.
Pediatri Bölümü, Üniformalı Hizmetler Sağlık Bilimleri Üniversitesi, Bethesda, MD.
Walter Reed Ulusal Askeri Tıp Merkezi, Pediatri Bölümü, Bethesda, MD; Sağlık Bilimleri Üniversitesi Üniformalı Hizmetler Pediatri Bölümü, Bethesda, MD. Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Çalışma tasarımı: Askeri Sağlık Sistemi veritabanı kullanılarak retrospektif bir kohort çalışması gerçekleştirildi. 1 Ekim 2001 ile 30 Eylül 2013 tarihleri arasında doğum kaydı bulunan çocuklar belirlendi. Yaşamın ilk 6 ayında antibiyotik, PPI ve H2RA reçeteleri için ayaktan tedavi reçete kayıtları sorgulandı. İlaç maruziyetine bağlı olarak gelişen ÇD’nin risk oranını (HR) hesaplamak için Cox orantılı risk regresyonu kullanıldı. Uluslararası Hastalık Sınıflaması, Dokuzuncu Revizyon, Klinik Modifikasyon kodları, ÇD nedeniyle ayaktan tedavi gören çocukları belirledi.
Bulgular: Bu grupta 1704 ÇD vakası ile birlikte dahil edilme kriterlerini karşılayan 968.524 çocuk vardı. Kohort için ortanca takip süresi yaklaşık 4,5 yıldı. PPI’lar (HR, 2,23; %95 GA, 1,76-2,83), H2RA’lar (HR, 1,94; %95 GA, 1,67-2,26) ve antibiyotikler (HR, 1,14; %95 GA, 1,02-1,28) ÇD riskinin artmasıyla ilişkiliydi..)Bağlantılar:Walter Reed Ulusal Askeri Tıp Merkezi, Pediatri Bölümü, Bethesda, MD; Sağlık Bilimleri Üniversitesi Üniformalı Hizmetler Pediatri Bölümü, Bethesda, MD. Pediatri Bölümü, Walter Reed Ulusal Askeri Tıp Merkezi, Bethesda, MD. Pediatri Bölümü, Üniformalı Hizmetler Sağlık Bilimleri Üniversitesi, Bethesda, MD.
Walter Reed Ulusal Askeri Tıp Merkezi, Pediatri Bölümü, Bethesda, MD; Sağlık Bilimleri Üniversitesi Üniformalı Hizmetler Pediatri Bölümü, Bethesda, MD. Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Sonuçlar: Yaşamın ilk 6 ayında antibiyotik, PPI ve H2RA reçete edilirse ÇD geliştirme riski artar. Çalışmamız, çocukluk çağı ÇD riskini değiştirebilecek ilaç yönetimi gibi değiştirilebilir faktörleri vurgulamaktadır...)Bağlantılar:Walter Reed Ulusal Askeri Tıp Merkezi, Pediatri Bölümü, Bethesda, MD; Sağlık Bilimleri Üniversitesi Üniformalı Hizmetler Pediatri Bölümü, Bethesda, MD. Pediatri Bölümü, Walter Reed Ulusal Askeri Tıp Merkezi, Bethesda, MD.
Pediatri Bölümü, Üniformalı Hizmetler Sağlık Bilimleri Üniversitesi, Bethesda, MD.
Walter Reed Ulusal Askeri Tıp Merkezi, Pediatri Bölümü, Bethesda, MD; Sağlık Bilimleri Üniversitesi Üniformalı Hizmetler Pediatri Bölümü, Bethesda, MD. Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Mikroskobik kolit ve çölyak hastalığı arasındaki ilişki: sistematik bir inceleme ve meta-analiz 2022
Henry Ford Hastanesi, Detroit, MI, ABD Dahiliye Bölümü (Faisal M. Nimri )
Missouri Üniversitesi – Kansas City, Kansas City, MO, ABD (Adel Muhanna) İç Hastalıkları Bölümü
Ürdün Bilim ve Teknoloji Üniversitesi, Irbid, Ürdün (Zain Almomani)
Dahiliye Bölümü, Cleveland Clinic-Fairview Hastanesi, Cleveland, OH, ABD (Shrouq Khazaaleh)
Cleveland Clinic Florida, Weston, FL, ABD, Gastroenteroloji ve Hepatoloji Bölümü (Mohammad Alomari )
f Gastroenteroloji ve Hepatoloji Bölümü, Missouri Üniversitesi – Kansas City, Kansas City, MO, ABD (Laith Almomani, Alisa Likhitsup)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Soyut
Arka plan
Çok sayıda çalışma, çölyak hastalığının (ÇH) mikroskobik kolit (MK) ile ilişkili olabileceğini öne sürmüştür; ancak çoğu, küçük bir örneklem büyüklüğü veya ana ilgi alanıyla sınırlıdır. Bu ilişki hakkında daha önce yayınlanmış literatürü analiz ederek, ilişkinin kapsamını ve önemini belirlemeyi amaçladık..)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Sonuçlar
Meta-analizimiz, CD çölyak hastalığı ve MC arasında istatistiksel olarak anlamlı bir ilişki olduğunu ve her iki MC tipinde de CD çölyak hastalığı prevalansının yüksek olduğunu doğrulamaktadır. Gastroenterologlar, her iki hastalığa sahip hastaları, özellikle de birinci basamak tedaviye yetersiz yanıt veren hastaları değerlendirirken bu ilişkiye karşı dikkatli olmalıdır..)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Sonuçlar
Arama sonuçları
PRISMA çalışma akış şeması Şekil 1’de gösterilmiştir . Toplam 367 makale alındı. Başlık ve özetlerin incelenmesinden sonra, 310 makale uygunluk kriterlerini karşılamadığı için hariç tutuldu ve tam metin incelemesi için 57 makale bırakıldı. 17’si gerekli verileri içermediği, 8’i vaka serisi olduğu ve 6’sının inceleme için tam metni bulunmadığı için 31 makale daha hariç tutuldu. Bu, analize dahil edilecek 6 kesitsel çalışma, 15 kohort çalışması ve 5 vaka kontrol çalışması bıraktı ..)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Çalışma özellikleri
Tablo 1, MC hastalarında CD olay oranlarını değerlendiren çalışmaları özetlemektedir ve Tablo 2, CD hastalarında MC olay oranlarını değerlendiren çalışmaları özetlemektedir. 1997 ile 2021 yılları arasında toplam 26 çalışma yayımlandı. Yedi çalışma Amerika Birleşik Devletleri’nde 4 çalışma İsveç’te , 3 çalışma Kanada’da , 3 çalışma Birleşik Krallık’ta 3 çalışma Hollanda’da 1 çalışma Finlandiya’da 1 çalışma Macaristan’da , 1 çalışma İtalya’da , 1 çalışma İrlanda’da 1 çalışma Danimarka’da ve 1 çalışma İspanya’da yürütüldü. Toplam 4640 çalışma katılımcısı dahil edildi. Wildt ve ark. tarafından 2021 yılında Danimarka’da yürütülen bir vaka kontrol çalışması , toplamda 15.500’den fazla vakayla en fazla vakayı içeriyordu ..)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Toplam 22571 MC vakası dahil edildi, ..)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Toplam 3593 CD vakası dahil edildi, bunlardan 231 hastada eş zamanlı MC olduğu bulundu..)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Meta-analizimizdeki 8 çalışma, farklı kıtalardan büyük ölçüde farklı popülasyonları içeriyordu ve bu da farklı popülasyonlar arasındaki genetik ve çevresel farklılıklara rağmen, MC ve CD çölyak hastalığı arasında hala önemli bir ilişki olduğunu gösteriyor. ..)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Özetle, meta-analizimiz, CD ve MC arasında istatistiksel olarak anlamlı bir ilişkiyi doğrulamaktadır ve her iki MC alt tipinde de CD prevalansı yüksektir. Gastroenterologlar, özellikle birinci basamak tedaviye yetersiz yanıt veren hastalarda, her iki hastalığa sahip hastaları değerlendirirken bu ilişkiye karşı dikkatli olmalıdır…)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Özet Kutusu.
Zaten bilinenler:
Mikroskobik kolit (MC), kronik ishale neden olabilir ve histopatolojide çok sayıda intraepitelyal lenfositin (yüksek büyütme alanında 20’den fazla lenfosit) görülmesiyle teşhis edilir..)Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
MC, kollajenöz ve lenfositik kolit olarak ikiye ayrılır
MC otoimmün hastalıklarla ilişkilidir
Çölyak hastalığı (ÇH), glüten duyarlılığına bağlı bir otoimmün hastalıktır ve kronik ishal, malabsorpsiyon, kilo kaybı ve şişkinliğe neden olabilir
Yeni bulgular nelerdir?
MC, CD ile önemli ölçüde ilişkilidir
MC’nin patofizyolojisi, bu önemli ilişki göz önüne alındığında, CD gibi diğer otoimmün hastalıkların patofizyolojisine benzer olabilir.
Birinci basamak tedaviye yetersiz yanıt veren kronik ishalli hastalar ikincil bir işlem için araştırılmalıdır.
Henry Ford Hastanesi, Detroit, MI, ABD Dahiliye Bölümü (Faisal M. Nimri )
Missouri Üniversitesi – Kansas City, Kansas City, MO, ABD (Adel Muhanna) İç Hastalıkları Bölümü
Ürdün Bilim ve Teknoloji Üniversitesi, Irbid, Ürdün (Zain Almomani)
Dahiliye Bölümü, Cleveland Clinic-Fairview Hastanesi, Cleveland, OH, ABD (Shrouq Khazaaleh)
Cleveland Clinic Florida, Weston, FL, ABD, Gastroenteroloji ve Hepatoloji Bölümü (Mohammad Alomari )
f Gastroenteroloji ve Hepatoloji Bölümü, Missouri Üniversitesi – Kansas City, Kansas City, MO, ABD (Laith Almomani, Alisa Likhitsup)
Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Çölyak hastalığı ve mikroskobik kolit riski:
Ülke çapında nüfusa dayalı eşleştirilmiş kohort çalışması
Çölyak hastalığı (ÇH) ile mikroskobik kolit (MK) arasında bir ilişki olduğu bildirilmiştir, ancak farklı tabakalar arasında ilişkiyi inceleyen geniş ölçekli kohort çalışmaları yoktur..)Ana Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Telif Hakkı ve Lisans Bilgileri
Tıbbi Epidemiyoloji ve Biyoistatistik Bölümü, Karolinska Institutet, Stockholm, İsveç
Massachusetts Genel Hastanesi, Crohn ve Kolit Merkezi ve Harvard Tıp Fakültesi, Boston, Massachusetts, ABD
Klinik Epidemiyoloji Bölümü, Solna Tıp Bölümü, Karolinska Institutet, Stockholm, İsveç
Columbia Üniversitesi Tıp Merkezi Çölyak Hastalığı Merkezi, Tıp Bölümü, New York, New York, ABD
Columbia Üniversitesi Fizik Tedavi ve Cerrahlar Koleji, New York, New York, ABD’de 5 Tıp ve Cerrahi Patoloji Bölümü
Pediatri Bölümü, Orebro Üniversite Hastanesi, Orebro, İsveç
Tıp Bölümü, Columbia Üniversitesi Hekimler ve Cerrahlar Koleji, New York, New York, ABD Ana Kaynak PubMed NCBI Ulusal Tıp Kütüphanesi ABD
Ek bilgi NOTU:Çölyak hastalığının neden sonuç ilişkisini daha iyi anlamak için lütfen Mikroskobik kolit (MK)
Lenfositik kolit ,
Kollajen Kolit
Lenfositik kolit ,
iskemik kolit ,
Gastrointestinal (GI) Kanama,
Gastrointestinal mukoza hasarı,
ilaç Kaynaklı ANCA Vasküliti (DIAV)
Diyafram hastalığı (DD) gibi hastalıkların konu başlıklarını inceleyin..
